Samen, multidisciplinair de zorg voor onze hartfalenpatiënten optimaliseren voor een betere kwaliteit van leven, minder hospitalisaties en een langer mooi leven.
Daar gaan we voor !
De afgelopen paar jaren werd door de werkgroep een eerste multidisciplinair zorgpad hartfalen ontwikkeld. Het zorgpad is voor iedereen toegankelijk via een volledige, unieke en nieuwe website, opgesteld in het Nederlands, Frans en Engels.
Deze website is een online platform met praktische adviezen over de diagnose, behandeling, multidisciplinaire opvolging en aanpak van diverse problemen bij patiënten met hartfalen. De website is gericht op iedereen die betrokken is bij de zorg voor een hartfalenpatiënt: patiënten en familie, huisartsen, ziekenhuisartsen, verpleegkundigen, apothekers, kinesitherapeuten,...
We streven hiermee naar een betere geïntegreerde samenwerking tussen alle zorgverleners om zo de kwaliteit van zorgen én de prognose van de hartfalen patiënten in België te verbeteren.
Specifieke duiding naar de meerwaarde en het uitdagende takenpakket van onze hartfalenverpleegkundigen in dit zorgpad, vindt u op onderstaande links:
Kijk gerust verder naar de andere info op zorgpadhartfalen.be
Farmacotherapie bij patiënten met hartfalen met een gedaalde ejectiefractie (HFrEF) is complex. Een nauwe samenwerking tussen huisarts en (huis) apotheker kan een meerwaarde betekenen voor de patiënt oa bij het bewaken van therapietrouw, bewaken van aflevering van niet-geïndiceerde medicatie, opvolgen van alarmsymptomen voor decompensatie,….
Er is recent een leidraad ontwikkeld om in uw regio een medicofarmaceutisch overleg (MFO) rond hartfalen te organiseren. Al de informatie hierrond kan gevonden worden op: https://www.medischfarmaceutischoverleg.be.
In het begeleidend artikel worden enkele basis aandachtspunten rond farmacotherapie bij HFrEF patiënten beschreven.
Hier zijn enkele artikelen over chronisch hartfalen en zijn aanbevelingen.
De BWGHF organiseerde in 2021 3 wetenschappelijke avonden onder de noemer « UW HARTFALEN UPDATE VOOR 2021! »
Bekijk de beelden opnieuw op onze youtube pagina !
https://www.youtube.com/channel/UCywcmCqrSZQ1TNGW58sdMKw
Hartfalen is een chronische, progressieve ziekte die meer dan 200.000 Belgen treft. Elk jaar worden 15.000 nieuwe diagnoses gesteld. Dit zijn bijna 40 diagnoses per dag. Eén Belg op vijf wordt na zijn 65ste jaar hierdoor getroffen.
Door het hoge aantal hospitalisaties heeft deze aandoening een grote economische impact op de gezondheidszorg.
Naast de economische impact weegt hartfalen op de levenskwaliteit van de patiënt en zijn directe omgeving.
Dankzij een state-of-the-art behandeling en een geoptimaliseerd zelfzorgmanagement kunnen deze chronische patiënten vandaag steeds langer en comfortabeler leven.
Juist door het chronisch karakter van de aandoening is er een stijgende nood aan gespecialiseerde hulpverleners om voor deze groeiende groep zorg te kunnen bieden.
Kijk gerust ook verder op het patiëntenluik en sectie 'Wat is hartfalen?'
Door een geoptimaliseerd zelfzorgmanagement kunnen we onze hartfalenpatiënt helpen zijn chronische aandoening beter zelf in de hand te hebben en kunnen we ziekte deterioratie en hospitalisaties voorkomen.
U als thuisverpleegkundige kan daarbij een belangrijke ondersteunende rol spelen door :
BELANGRIJK: Neem contact op met de huisarts wanneer de patiënt meer dan 1,5 tot 2 kg bijkomt op 3 dagen tijd !
Neem dagelijks de bloeddruk bij de patiënt (steeds al zittend nadat de patiënt 10 min rustig zit).
Vul dagelijks (samen met de patiënt) de bloeddruk in het hartfalendagboekje.
BELANGRIJK: De laagste bloeddruk zonder dat de patiënt hier last van heeft, is de beste bloeddruk !
Opvolging therapietrouw :
Bevragen en/of duidelijk stellen bij patiënt: GEEN ontstekingsremmers (NSAID's) zoals brufen, voltaren, nurofen,...
Patiënt mag wel paracetamol nemen maar niet in bruistablet, enkel als gewone pil.
Adviseer dat de patiënt nooit met medicatie mag stoppen zonder overleg met de huisarts !
Absolute zoutbeperking is een must en ontzettend belangrijk !
Daarom : Alle zoutsoorten (ook zeezout, aromazout, selderijzout,...)
Tips :
Opgepast : Ook zoete producten zoals chocolade en koekjes kunnen zout bevatten
Richtlijn is 1,5 l vocht per dag (inclusief water, koffie, soep,frisdrank,...)
Tips :
Stimuleer de patiënt om te stoppen met roken of verwijs hem/haar door naar een tabakoloog
Vind een tabakoloog via https://rookstop.vrgt.be of www.tabacstop.be
Verwittig de huisarts of hartfalenverpleegkundige :
Op volgende steekkaart, vindt u deze informatie praktisch terug. Handig om digitaal of in papieren versie op zak te hebben bij je thuisbezoeken.
Hieronder vindt u enkele documenten voor huisartsen met advies over de behandeling van hartfalen en recente aanbevelingen. Voor het online zorgpad volg de link
Update gecertifieerde richtlijnen voor hartfalen Domus Medica 2022 (in wording)
De behandeling van hartfalen bestaat uit verschillende zaken:
Uw arts zal de behandeling kiezen die het beste bij u past.
De behandeling van hartfalen wordt stapsgewijs opgebouwd. De arts of de cardioloog heeft 2 zaken tot doel :
Jouw geneesmiddelen regelmatig innemen is uiterst belangrijk, maar dat alleen volstaat niet. Mits enkele leefregels in acht te nemen (die worden verder uitgelegd) zal heel wat verantwoordelijkheid bij jezelf liggen. Uw arts uitleggen hoe uw toestand evolueert, de verandering bekijken van een aantal parameters zoals de evolutie van uw gewicht of het opzwellen van uw voeten…. Dit zijn enkele kleine alarmsignalen die erom vragen uw behandelende arts of cardioloog te raadplegen. Dit aspect is minstens zo belangrijk voor uw gezondheid als het regelmatig innemen van uw pillen.
Deze hebben een vaatverwijdend effect op de bloedvaten: door de bloeddruk te verminderen vergemakkelijken zij de werking van het hart. Op lange termijn zullen zij bovendien de uitzetting van het hart tegengaan..
De meest voorkomende ongemakken zijn een droge hoest (men kan echter ook hoesten door heel wat andere zaken!), een uitgesproken daling van de bloeddruk of een probleem met de nierfunctie.
Zij hebben waarschijnlijk een gelijkaardig effect als de ACE- inhibitoren. Daarom kunnen zij in de plaats van de ACE- inhibitoren voorgeschreven worden (maar enkel en alleen) als deze laatste slecht verdragen worden, zoals bijvoorbeeld bij een aanhoudende hoest.
Verlaagt de bloeddruk en verwijdt bloedvaten, wat goed is voor je hart om te functioneren. Kan gestart worden in plaats van behandeling met ACE-inhibitor of sartaan gezien hun functie als remmers van angiotensine- en neprilysinereceptoren. Dit gecombineerde effect optimaliseert de behandeling van hartfalen door in te werken op zowel de renine-angiotensine-aldosteronroute als die van de natriuretische peptiden.
Verlaagt uw bloedsuikerspiegel en verhoogt het uitplassen van het opgehoopte vocht. Veroorzaakt een afname van de volume-overbelasting van uw hart op een aantal manieren, waaronder een iets lagere bloeddruk, wat gunstige effecten heeft op uw hart.
Zij verbeteren de werking van het linkerventrikel door het hartritme te doen dalen en verminderen de kans op ritmestoornissen. Bovendien doen zij de bloeddruk dalen.
In het geval van hartfalen moeten zij progressief en met de nodige voorzichtigheid in de behandeling ingelast worden, voldoende lang na een periode van acute hartdecompensatie.
De meest voorkomende ongemakken zijn een plotse daling van de bloeddruk of van het hartritme.
Vertraagt je hartslag. Kan worden gegeven wanneer het effect van de bètablokker onvoldoende is en als er geen ritmestoornissen zijn.
De bedoeling van diuretica is de hoeveelheid vocht en zouten in het lichaam te verminderen. Hun gebruik vergt eveneens een follow-up door het labo aangezien zij een kaliumverlies met zich meebrengen.
Zij verhinderen het kaliumverlies te wijten aan de diuretica en verminderen de fibrose ter hoogte van de hartspier. Hun gebruik vergt een strikte controle van enkele parameters in je bloed met name de kaliumwaarde (risico op een hyperkaliëmie) en de nierfunctie. Bij de man kan het gebeuren dat de omvang van de borsten toeneemt (gynecomastie) of dat de borsten gevoelig of pijnlijk worden.
Zeer zelden hebben (voornamelijk) mannen zeer pijnlijke borsten bij het gebruik van spironolactone. Dan is het raadzaam om over te stappen op Epleronone, dat zonder deze bijwerking hetzelfde werkt.
Dit wordt vooral gebruikt bij voorkamerfibrillatie om het hartritme te doen dalen; vaak gecombineerd met bètablokkers.
Uw arts kan u eveneens geneesmiddelen voorschrijven die de vorming van bloedklonters tegengaan en die het bloed beter doen stromen zodat het hart gemakkelijker werkt.
Het toedienen van ijzer via een infuus kan uw dagelijks functioneren, uw vermogen om te bewegen en uw kwaliteit van leven verbeteren zo u een specifiek ijzertekort in uw bloed heeft.
In de volgende video worden enkele van de hierboven genoemde medicijnen uitgelegd :
Hoewel hartfalen meestal niet te genezen is, zijn er veel praktische dingen die u kunt doen om van het leven te blijven genieten.
Met de juiste zorg en ondersteuning kunt u nog steeds de meeste dingen doen die u wilt, zolang u uw eigen grenzen kent.
Uw toekomstige gezondheid hangt af van hoe goed uw hart blijft functioneren en hoe uw hart op de behandeling reageert. Maar het hangt ook van jou af. Hoe u met uw arts of verpleegkundige samenwerkt om uw symptomen te beheersen en hoe u uw behandelplan volgt, kan een groot verschil maken in de uitkomst.
We bespreken de specifieke gebieden van uw leven waar hartfalen van invloed op is en geven u graag praktisch advies.
Deze aanbevelingen zijn erg belangrijk om goed te leven met uw ziekte. Je levensstijl is een medicijn waard... en kost minder!
Een voedingsdeskundige (diëtiste) kan u helpen met het samenstellen van menu’s die aangepast zijn aan u, vooral in het geval u ook diabetespatiënt bent of indien uw cholesterolwaarde te hoog ligt. Een bezoek aan het restaurant is niet verboden, maar wees voorzichtig met wat je hier bestelt. Meer informatie is te vinden in de volgende video.
Een snelle gewichtstoename wijst op een overdreven ophouden van vocht. Weeg u telkens onder dezelfde omstandigheden. Indien je meer dan 2 kg verzwaart in enkele dagen, raadpleeg dadelijk uw arts of uw cardioloog.
1 à 1,5 liter vochtinname per dag, alles inbegrepen, niet overschrijden. Alcohol met mate gebruiken. In ieder geval nooit meer dan 1 à 2 glazen alcoholhoudende dranken (wijn, bier…) per dag overschrijden.
Nicotine kan de bloedvaten doen verstoppen wat het hart zal verplichten harder te werken. Indien je last hebt om te stoppen met roken, vraag uw arts dan een aangepast Rookstop-programma.
Gebruik 1 of 2 extra hoofdkussens om het hoofd te ondersteunen indien nodig.
Uithoudingssporten zoals zwemmen, fietsen en wandelen zijn geweldige activiteiten. Je moet jezelf echter niet overbelasten.
Bespreek een aangepast trainingsprogramma met uw arts. Eventueel kunt u deelnemen aan een hartrevalidatieprogramma. Zorgverleners uit verschillende disciplines helpen je dan om zo snel mogelijk werk en hobby’s te hervatten. Ze motiveren je ook om een gezondere levenswijze aan te nemen met meer beweging, gezonde voeding en minder stress.
Kunnen best vergeleken worden met lichaamsbewegingen en kunnen zodoende met mate beoefend worden.
Als hartpatiënt bent u vatbaarder voor infecties. Zorg ervoor dat u de benodigde vaccins krijgt, zoals het Covid-19-vaccin, een griepprik of een vijf-jarig pneumokokkenvaccin.
Vraag uw arts of het nog veilig is om auto te rijden. Doe dit niet alleen voor uw eigen veiligheid, maar ook voor anderen in het verkeer. U mag absoluut niet autorijden als er alarmsignalen zijn die wijzen op een verergering van uw hartfalen.
Met een nieuwe diagnose hartfalen kun je niet altijd je werk blijven doen. Afhankelijk van uw medicatie en hartrevalidatie wordt uw werkhervatting met u besproken.
Bespreek uw reismogelijkheden, inclusief vliegreizen, met uw arts of hartfalenverpleegkundige.
Vraag uw huisarts of hartfalenspecialist om een document met alle nuttige informatie over uw ziekte. Als er een probleem is op uw vakantieadres, kunt u dit document ter plaatse aan de arts geven.
Vermijd vakanties in seizoenen met extreem warme of koude temperaturen.
Sommige medische aandoeningen dragen bij aan het ontstaan of versnellen van de progressie van uw hartfalen. Behandel dit alles goed om uw hartfalen beter te behandelen en stabieler te houden.
We denken aan diabetes, hoge bloeddruk, hoog cholesterol, verminderde nierfunctie, overgewicht, roken, longproblemen, ....
Sommige worden uitgelegd in de volgende video's.
Kijk ook naar Praktische hulpmiddelen
Sommige patiënten met hartfalen komen in aanmerking voor implantatie van een apparaat.
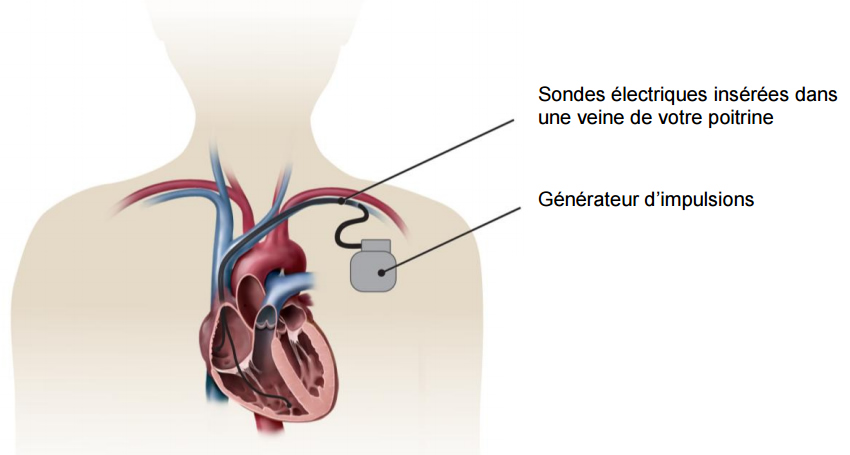
Een pacemaker wordt geplaatst wanneer de hartslag te langzaam is of pauzes heeft. Deze verhoogt ondersteunt de hartslag kunstmatig.
Een defibrillator wordt geplaatst als er sprake is van een levensbedreigende stoornis in uw hartritme of als er een verhoogd risico is op het ontwikkelen van een levensbedreigende ritmestoornis (ventrikelfibrilleren en/of ventriculaire tachycardie).
Een CRT-toestel is geïndiceerd als uw linker- en rechterkamer (ventrikel) niet meer gelijktijdig samentrekken. Door het plaatsen van een CRT-P (pacemaker) of CRT-D (defibrillator) wordt een extra draad naar de linker hartkamer gebracht, zodat de rechter- en linkerhelft gelijktijdig worden gestimuleerd. Dit zorgt voor een betere spierkracht van uw hart en minder symptomen van hartfalen.
Een harttransplantatie kan een oplossing bieden bij patiënten met terminaal hartfalen bij wie alle klassieke behandelingen zoals geneesmiddelen, klepchirurgie, en andere cardiologische interventietechnieken uitgeput zijn en bij wie de levensverwachting zonder transplantatie uiterst klein is.
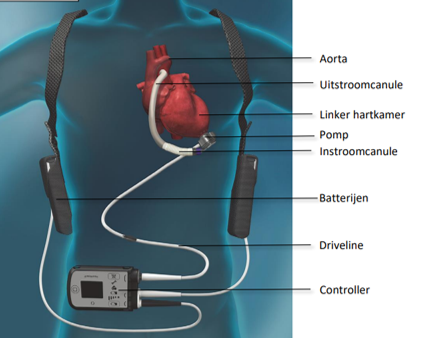
Een steunhart of linker ventrikel assist device (LVAD) is een kunstmatige, elektrisch gestuurde pomp die toelaat de werking van het hart gedeeltelijk over te nemen. Een steunhart wordt gebruikt bij patiënten met eindstadium hartfalen bij wie de klassieke behandelingen tekortschieten en die in afwachting zijn van een harttransplantatie. Door het gebruik van een steunhart wordt de bloedcirculatie verbeterd en wordt het falen van andere organen zoals nieren en lever voorkomen of hersteld. Dank zij de technische ontwikkelingen en miniaturisatie van deze toestellen kunnen ze jaren in het lichaam blijven zitten. Ze worden tegenwoordig ook gebruikt als een levenslange behandeling voor mensen die vanwege hun gezondheidstoestand of leeftijd geen transplantatie kunnen krijgen.
Een harttransplantatie is een chirurgische ingreep waarbij het ernstig zieke hart van een patiënt met eindstadium hartfalen vervangen wordt door een gezond hart van een menselijke donor.
Om in aanmerking te komen voor een harttransplantatie moet aan een aantal strikte voorwaarden voldaan worden. Het aantal donorharten is beperkt en moet dus goed gebruikt worden.
In België zijn er 7 centra waar een harttransplantatie kan worden uitgevoerd worden. Patiënten die in aanmerking komen voor transplantatie worden dus doorgaans naar een transplantcentrum verwezen.
De diagnose van hartfalen berust eerst en vooral op de aanwezigheid van symptomen.
Het feit dat je aan hartfalen lijdt, kan te wijten zijn aan heel wat oorzaken. Dit is ook de reden waarom uw arts een uiterst nauwkeurig onderzoek moet doen van uw algemene gezondheidstoestand. Wat uw arts zeker zal willen weten, is :
De arts beschikt vervolgens over onderzoeken die toelaten de diagnose en eventueel de oorzaak te bevestigen of aan te tonen.
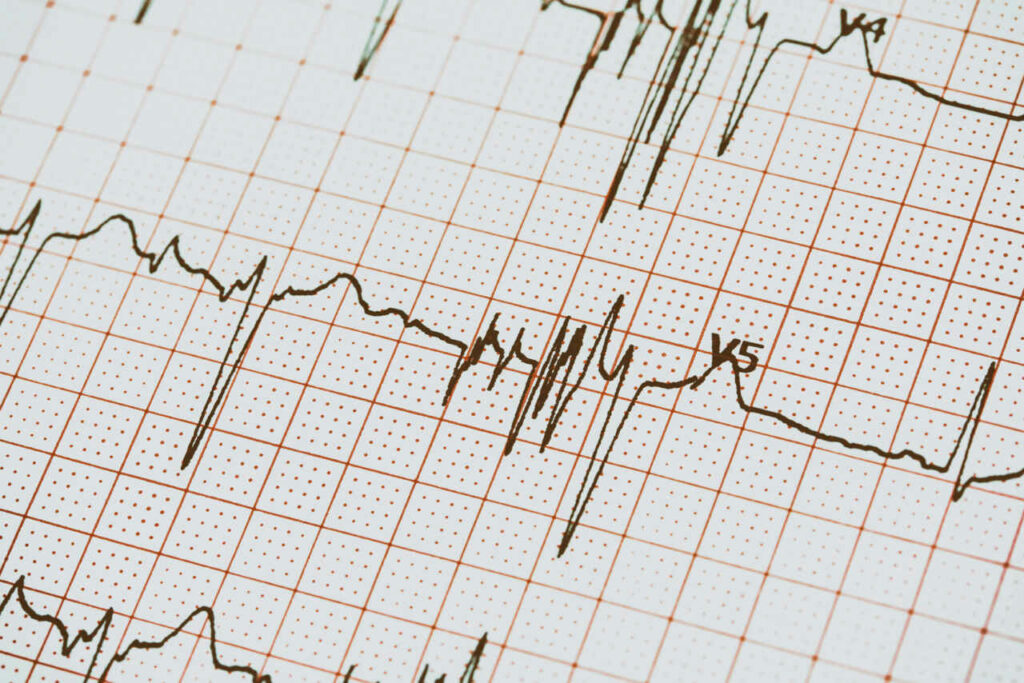
Het electrocardiogram (ECG) is een eenvoudige manier om de elektrische activiteit van het hart vast te leggen. Een ECG kan ook tekenen opsporen van vroeger doorgemaakte hartproblemen, zoals een hartinfarct en tekenen van uitzetting van de kamer (of voorkamer) en verdikking van de hartspier.
U ontvangt een aantal stickers/zuigelectroden op de armen, benen en borst. Ze maken de elektrische stroom die door het hart stroomt zichtbaar. Het onderzoek is pijnloos.

De radiografie van de borstkas kan een vergroting van het hart tonen of een aantasting van de longen, al of niet geassocieerd aan de hartziekte.
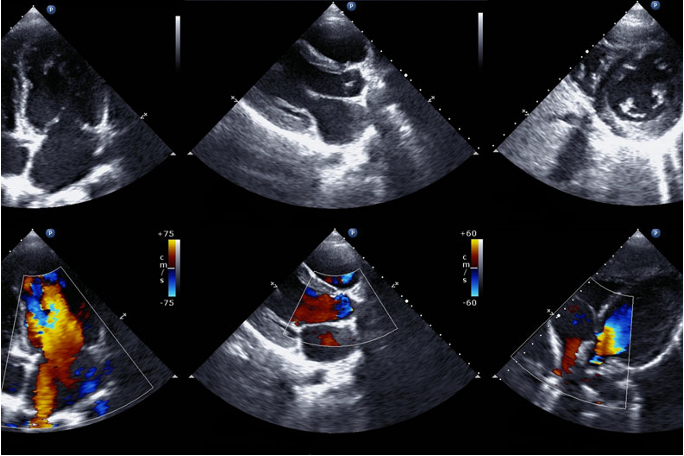
Ultrasone of geluidsgolven worden gebruikt om afbeeldingen van het hart te maken. Op deze manier kan het hart heel nauwkeurig worden onderzocht: de grootte, de wanddikte en de kleppen. Maar ook de pompkracht, de snelheid en richting van de bloedstroom, en de druk in het hart en de longslagaders kan men hiermee meten. Dit onderzoek is volledig pijnloos en ongevaarlijk. Je moet gewoon stil blijven liggen.
Soms wordt een echocardiogram via de slokdarm gemaakt (transoesofageale echografie). Dit geeft een beter zicht, omdat het longweefsel het beeld niet verstoort.

Een bloedonderzoek is altijd noodzakelijk. Dit kan de oorzaak van hartfalen aan het licht brengen, bijvoorbeeld een schildklieraandoening of nierziekte. Daarnaast kan uit het bloedonderzoek worden afgeleid of andere organen al geleden hebben onder hartfalen.
Tijdens de behandeling van hartfalen zal uw bloed vaker worden getest. Regelmatige controles van uw nierfunctie en uw natrium- (zout) en kaliumspiegels zullen de arts aangeven of u het geneesmiddel verdraagt en of de dosis juist is.
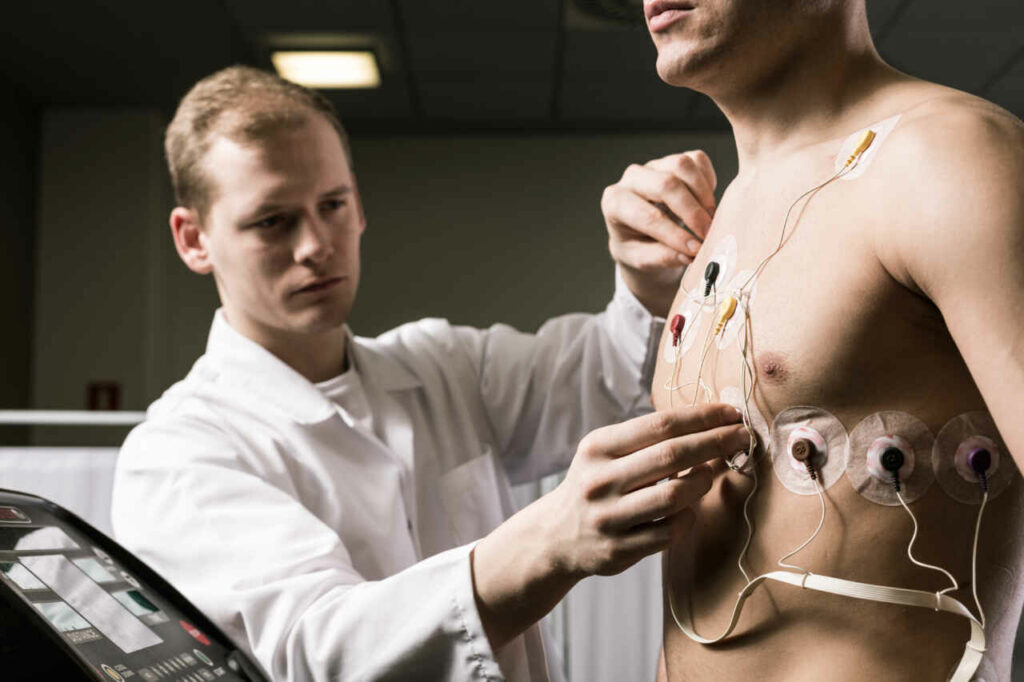
De inspanningsstest stelt de arts in staat te beoordelen hoe goed het hart functioneert wanneer een inspanning wordt verricht, en helpt problemen opsporen aan onder andere de kransslagaders.
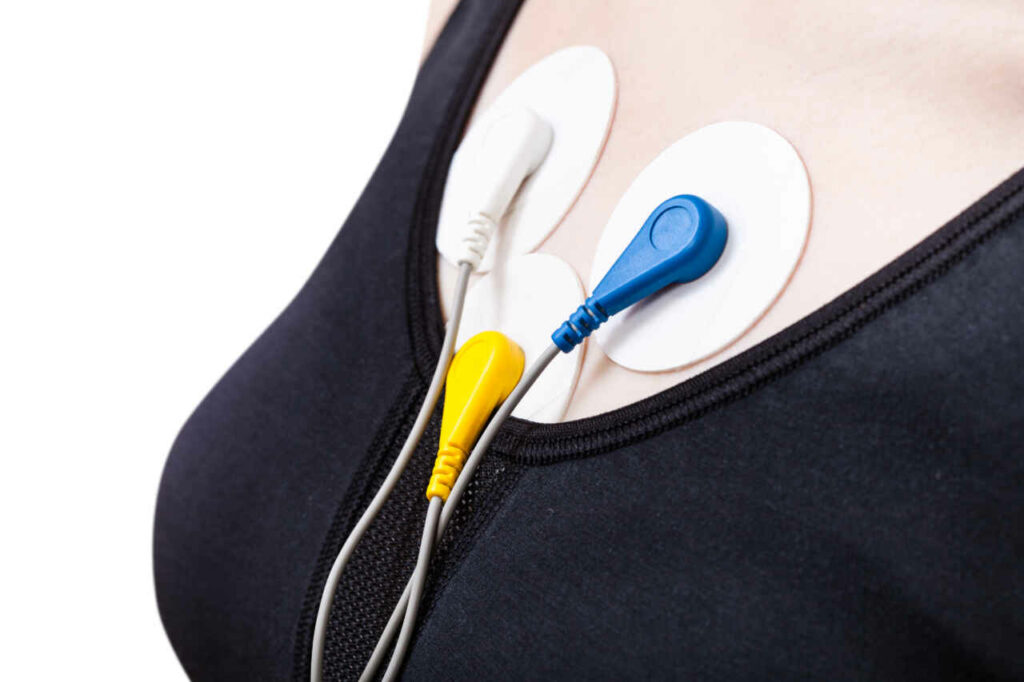
Een holter biedt de mogelijkheid om uw hartslag 24 tot 72 uur of een week te registreren. Het kan ritmestoornissen detecteren die niet continu aanwezig zijn en daarom kunnen worden gemist tijdens een korte opname van een ECG.

Een bloeddrukmeter kan worden gebruikt om uw bloeddruk thuis langdurig te meten. Op basis van de metingen kan een besluit worden genomen om uw behandeling aan te passen.
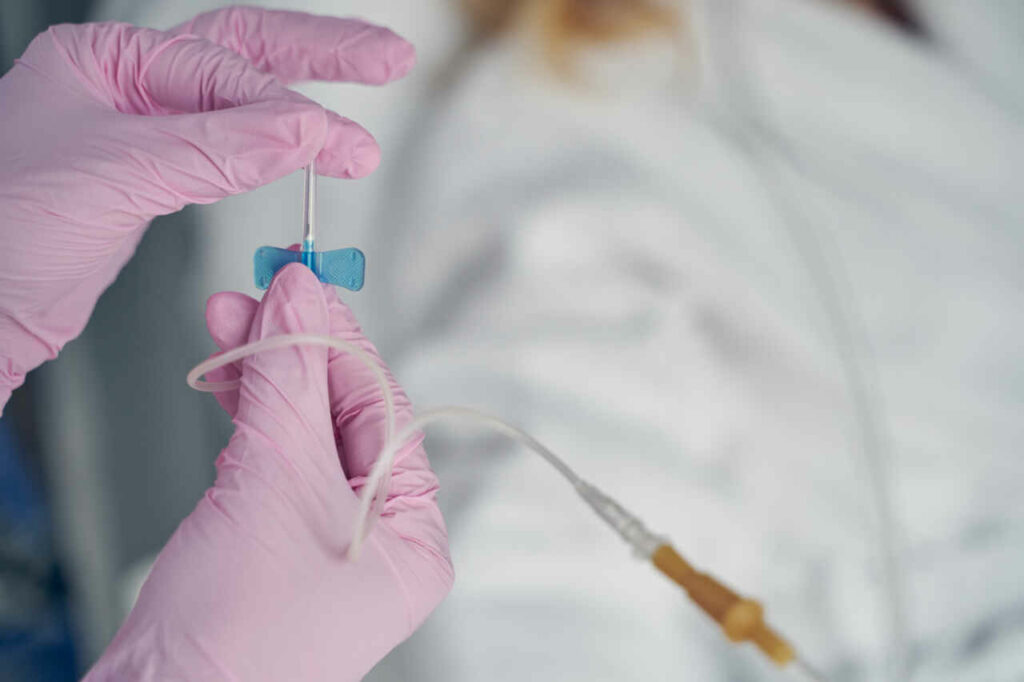
Een hartcatheterisatie laat toe om de kransslagaders of de functie van de hartkleppen te bestuderen. Dit onderzoek is niet altijd nodig voor de diagnose maar kan aanwijzingen geven voor de behandeling.
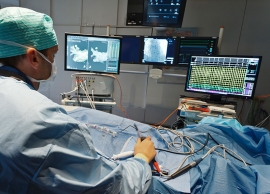
Met behulp van deze test kan uw arts de vermoedelijke ritmestoornis bevestigen en de oorzaak ervan opsporen alsook soms behandelen. Via de lies wordt een katheter in het hart ingebracht om hartritmestoornissen te detecteren en, indien nodig, te behandelen of te ‘weg te branden (ableren)".
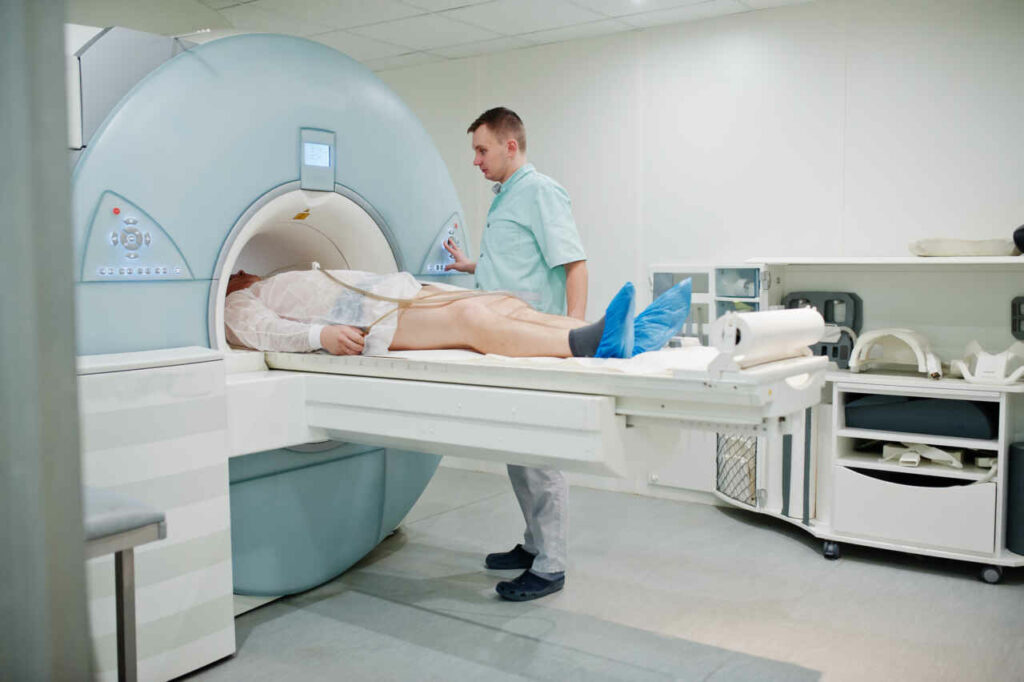
Deze scan maakt gedetailleerde beelden van uw hart om eventuele schade aan uw hart op te sporen of om anatomische variaties van uw hart te bekijken.
In de volgende video worden enkele van de bovengenoemde onderzoeken uitgelegd.
Bij het begin van de aandoening zal het vooral bij zware fysieke inspanningen zijn of indien men reeds een andere ziekte heeft, dat de typische tekenen van hartfalen zich zullen manifesteren. Later, als de ziekte gevorderd is, kunnen deze symptomen ook optreden bij lichtere inspanningen.
Er bestaan verscheidene mogelijke tekenen (symptomen) die terzelfdertijd of afzonderlijk kunnen voorkomen :

Wanneer we een inspanning doen, pompt het hart krachtiger en sneller dan gewoonlijk om voldoende bloed te pompen naar die spieren die arbeid verrichten. Bij iemand die lijdt aan hartfalen slaagt het hart er niet meer in om al het bloed uit de longen weg te krijgen. De longen raken overbelast, de ademhaling wordt moeilijker en kortademigheid bij inspanning is het logisch gevolg.

U voelt zich meer vermoeid dan anders aangezien uw spieren onvoldoende zuurstofrijk bloed - absoluut nodig om goed te functioneren - krijgen.
Wanneer het hart niet genoeg werkt reageert het lichaam door water en zout op te houden. Deze opstapeling van vocht kan een zwelling van de voeten en enkels teweeg brengen.

Voor een vermoeid hart is het moeilijk om het water uit het lichaam te elimineren. De opstapeling van water kan een gewichtstoename teweeg brengen. Dit kan zelfs erg snel gebeuren.
Het kan gebeuren dat u een benauwd gevoel hebt of dat u buiten adem raakt wanneer u plat in bed ligt. In deze houding zal het teveel aan vocht dat zich in de weefsels bevond, in het bloed terechtkomen en het zal zich opstapelen in de longen. Indien u enkele hoofdkussens achter u steekt en in een half rechtopstaande, half liggende positie komt te zitten, dan zult u zich veel beter voelen.
Vaak zijn deze pijnen te wijten aan een zwelling van de lever die het water opneemt, net zoals een handdoek. De buik kan zelfs gezwollen staan als gevolg van een overmaat aan vocht aldaar, ascitesvocht.
Het zou kunnen dat je denkt dat jouw hart sneller slaat dan normaal of dat het onregelmatig slaat. Je kunt ook de neiging hebben ’s nachts frekwenter op te staan om te plassen. Dit is te wijten aan het teveel aan vocht die in de circulatie terugvloeit terwijl je slaapt.
Ontstaat of verergert één van de klachten in de volgende lijst? Neem contact met uw huisarts !
Deze symptomen kunnen erop wijzen dat de toestand van uw hart negatief evolueert. Als u op tijd contact met ons opneemt, kunnen we samen een eventuele dreigende verergering van uw hartzwakte voorkomen
Er zijn verschillende oorzaak voor hartfalen. De cardioloog kan door onderzoeken de oorzaak vaststellen.
Dit postgraduaat wordt georganiseerd in samenwerking met de Belgian Heart Failure Nurses, de Belgian Working Group on Cardiovascular Nursing en de Belgian Working Group on Heart Failure. De lespakketten worden verzorgd door nationale en internationale specialisten binnen de hartfalenzorg te samen met ervaren hartfalenverpleegkundigen en paramedici.
Het postgraduaat richt zich tot professionals die in hun beroepspraktijk in aanraking kan komen met personen met hartfalen. Voorkennis van de werking van het hart is noodzakelijk.
Om tot het postgraduaat te worden toegelaten, moet een kandidaat beschikken over een diploma van bachelor of master of een hiermee gelijkgesteld diploma. Kandidaten die hieraan niet voldoen mogen deelnemen aan de opleiding, maar zij verwerven slechts een attest van deelname. Kandidaten kunnen inschrijven voor aparte modules na contactname en goedkeuring van de opleidingscoördinator.
De opleiding zal alle aspecten van hartfalen belichten. Enerzijds worden acuut , chronisch en eind stadium hartfalen en anderzijds de pathofysiologie, de diagnosestelling en de behandeling toegelicht. Bijkomend worden thema’s aangehaald rond juridische, ethische en psychosociale aspecten evenals communicatieve vaardigheden en motivationele gesprekstechnieken.
De theoretische inzichten kunnen in verschillende praktijken teruggekoppeld worden d.m.v. stage in algemene en universitaire ziekenhuizen en eerstelijnspraktijken in Vlaanderen.
Daarnaast kan een kandidaat zich verdiepen in enkele aspecten van de hartfalenzorg door de keuzelesdagen. De docenten zullen voornamelijk gebruik maken van casuïstiek om een koppeling te maken tussen theorie en praktijk.
Het postgraduaat heeft een waarde van 20 studiepunten verdeeld over 4 modules:
Het postgraduaat wordt ingericht in het Nederlands, echter is het noodzakelijk om voldoende leesvaardig te zijn in het Engels om alle lesinhouden te begrijpen (bv. lespresentaties en wetenschappelijke literatuur). De evaluatie van het postgraduaat gebeurt per module tijdens de januari en juni examenzittijd. Het getuigschrift “Postgraduaat in hartfalen” wordt uitgereikt aan de cursist die minstens 90% van al de lessen heeft bijgewoond en geslaagd is voor de examens en stage
De lessen zijn verspreid over 18 dagen in een volledig academiejaar en vinden (voornamelijk) plaats op vrijdag van 8u30 tot 17u00. Bijkomend dien je 3 dagen stage te doen.
De opleiding vindt plaats op 3 locaties:
De opleidingscoördinator van de opleiding is Jan Vercammen: jan.vercammen@zol.be.
https://www.ucll.be/studeren/inschrijven
Het hart is een gespecialiseerde spier die tot doel heeft het bloed te laten stromen doorheen het ganse lichaam. Het is een pomp die onderverdeeld is in vier ruimtes: twee boezems (of voorkamers) en twee kamers. De boezems trekken samen juist voor de kamers en zijn zodoende een hulp om hen te vullen. De linker- en de rechterruimtes trekken gelijktijdig samen.
Het hart wordt gevoed door een systeem van kleine bloedvaten, de kransslagaders.
Men kan het hart opdelen in 2 onafhankelijke delen, het rechterhart en het linkerhart. Elk deel, dat bestaat uit een boezem en een kamer, vervult een andere functie maar deze functies zijn wel complementair.
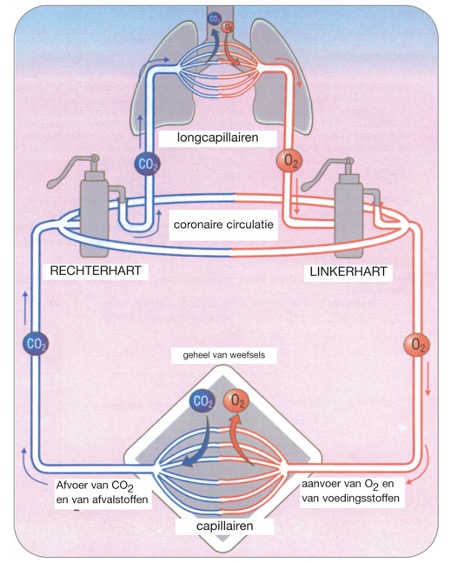
Het bloed komt via de vena cava in de rechterboezem; deze trekt samen en het bloed wordt in de rechterkamer gestuwd.
Tussen de boezem en de kamer bevindt zich een klep die voorkomt dat het bloed zou terugvloeien naar de boezem als de kamer samentrekt. Deze klep noemt de tricuspidaalklep. De kamer zal nu op haar beurt samentrekken en het bloed naar de longslagader stuwen. Via een systeem van kleine bloedvaten zal het bloed uiteindelijk in de longen belanden alwaar het verse zuurstof zal opnemen.
Eens het bloed zuurstofrijk is zal het via de longaders naar het hart terugvloeien waar het belandt in de linkerboezem. Deze trekt samen en pompt het bloed naar de linkerkamer. Tussen deze boezem en deze kamer bevindt zich eveneens een klep die men mitralisklep noemt. Deze klep verhindert dat het bloed zou terugvloeien naar de boezem als de kamer samentrekt. Wanneer de linkerkamer samentrekt wordt het bloed weggepomt naar het totale lichaam via een grote slagader, de aorta. Tussen de linkerkamer en de aorta bevindt zich de aortaklep die verhindert dat het bloed zou terugstromen naar het hart.
Het bloed wordt als het ware gestuwd naar alle delen van het lichaam. Het voert enerzijds voedingsstoffen en zuurstof naar alle weefsels en brengt anderzijds afvalstoffen naar de lever en de nieren waar ze verwijderd worden. Het bloed keert uiteindelijk terug naar het rechterhart en zal vandaar terug naar de longen gepompt worden alwaar het opnieuw verse zuurstof zal opnemen. De pompfunctie van het hart wordt in stand gehouden door de aanwezigheid van een elektrisch circuit dat prikkels opwekt en het hart doet samentrekken.
Gedurende zijn ganse leven zal de hartslag van een persoon in rust ca. 60 à 80 slagen per minuut bedragen. Ritmestoornissen ontstaan wanneer dat elektrisch circuit niet meer normaal verloopt, waardoor het hart sneller, trager of onregelmatig gaat samentrekken.
Hartfalen hebben betekent in feite dat het hart niet goed meer werkt en dat het zodoende problemen heeft om het bloed te laten circuleren. Wanneer het hart vermoeid is, heeft dit gevolgen voor het ganse lichaam en meer bepaald voor het functioneren van organen zoals de nieren, de longen, de hersenen en zelfs voor de totale spieractiviteit.

De oorzaken van hartfalen zijn velerlei. Wat de oorzaak echter ook moge zijn (infarct, hypertensie, viraal, alcohol…), de hartspier is beschadigd wat meebrengt dat er niet voldoende bloed meer gepompt wordt naar de weefsels om tegemoet te komen aan de behoeften van het lichaam.
Hartfalen is een ziekte die evolueert, dwz die langzaam verergert naarmate de tijd verstrijkt. Vandaar dat de symptomen gerangschikt wordt in verschillende klasses, afhankelijk van de gevolgen die de ziekte met zich meebrengt in het dagdagelijkse leven.
Deze classificatie (NYHA, New York Heart Association) bestaat uit 4 stadia; deze laten uw cardioloog toe om uw graad van hartfalen te bepalen en zodoende de aangepaste therapie in te stellen.
Hartfalen wordt in vier graden van ernst opgedeeld, volgens de NYHA-klasse (New York Heart Association):
✔ Klasse I
Geen beperking.
Gewone inspanningen uit het dagelijkse leven leiden niet tot kortademigheid of vermoeidheid.
✔ Klasse II
Lichte beperking.
Gewone inspanningen uit het dagelijkse leven leiden tot kortademigheid en vermoeidheid.
✔ Klasse III
Matige beperking.
Kleine inspanningen kunnen leiden tot symptomen; geen klachten in rust.
✔ Klasse IV
Ernstige beperking.
Elke inspanning leidt tot symptomen; klachten kunnen ook in rust voorkomen.
Op indicatie van de verpleging en/of de artsen gebeurt er best een evaluatie door de sociale dienst tijdens de opname, zo nodig al tijdens de eerste 48 uren van de opname indien al snel duidelijk wordt dat de thuissituatie moeilijk is.
Hierbij moet een overzicht gemaakt worden van de sociale situatie van de patiënt:
Daarnaast zorgt de sociale dienst voor :
Samen, multidisciplinair de zorg voor onze hartfalenpatiënten optimaliseren voor een betere kwaliteit van leven, minder hospitalisaties en een langer mooi leven.
Daar gaan we voor !
De afgelopen paar jaren werd door de werkgroep een eerste multidisciplinair zorgpad hartfalen ontwikkeld. Het zorgpad is voor iedereen toegankelijk via een volledige, unieke en nieuwe website, opgesteld in het Nederlands, Frans en Engels.
Deze website is een online platform met praktische adviezen over de diagnose, behandeling, multidisciplinaire opvolging en aanpak van diverse problemen bij patiënten met hartfalen. De website is gericht op iedereen die betrokken is bij de zorg voor een hartfalenpatiënt: patiënten en familie, huisartsen, ziekenhuisartsen, verpleegkundigen, apothekers, kinesitherapeuten,... We streven hiermee naar een betere geïntegreerde samenwerking tussen alle zorgverleners om zo de kwaliteit van zorgen én de prognose van de hartfalen patiënten in België te verbeteren.
Specifieke duiding naar de meerwaarde van ondersteuning door de sociale dienst in dit zorgpad, vindt u op onderstaande links:
Kijk gerust verder naar de andere info op zorgpadhartfalen.be
Hartfalenpatiënten en patiënten die de ambulante cardiale revalidatie zullen starten, moeten een consult van de diëtist(e) krijgen tijdens de hospitalisatie.
Alle hartfalenpatiënten krijgen normaal ook al dieetadviezen door de hartfalenverpleegkundigen en hun arts. Indien dit niet mogelijk is of indien er nog meer specifieke vragen zijn, kan dit aangevuld worden door een specifiek praktisch advies door een diëtist(e) tijdens opname.
Hierbij zal er vooral aandacht zijn voor:
Samen, multidisciplinair de zorg voor onze hartfalenpatiënten optimaliseren voor een betere kwaliteit van leven, minder hospitalisaties en een langer mooi leven.
Daar gaan we voor !
De afgelopen paar jaren werd door de werkgroep een eerste multidisciplinair zorgpad hartfalen ontwikkeld. Het zorgpad is voor iedereen toegankelijk via een volledige, unieke en nieuwe website, opgesteld in het Nederlands, Frans en Engels.
Deze website is een online platform met praktische adviezen over de diagnose, behandeling, multidisciplinaire opvolging en aanpak van diverse problemen bij patiënten met hartfalen. De website is gericht op iedereen die betrokken is bij de zorg voor een hartfalenpatiënt: patiënten en familie, huisartsen, ziekenhuisartsen, verpleegkundigen, apothekers, kinesitherapeuten,... We streven hiermee naar een betere geïntegreerde samenwerking tussen alle zorgverleners om zo de kwaliteit van zorgen én de prognose van de hartfalen patiënten in België te verbeteren.
Specifieke duiding naar de meerwaarde van ondersteuning door de diëtisten in dit zorgpad, vindt u op onderstaande links:
Kijk gerust verder naar de andere info op zorgpadhartfalen.be
Samen, multidisciplinair de zorg voor onze hartfalenpatiënten optimaliseren voor een betere kwaliteit van leven, minder hospitalisaties en een langer mooi leven.
Daar gaan we voor !
De afgelopen paar jaren werd door de werkgroep een eerste multidisciplinair zorgpad hartfalen ontwikkeld. Het zorgpad is voor iedereen toegankelijk via een volledige, unieke en nieuwe website, opgesteld in het Nederlands, Frans en Engels.
Deze website is een online platform met praktische adviezen over de diagnose, behandeling, multidisciplinaire opvolging en aanpak van diverse problemen bij patiënten met hartfalen. De website is gericht op iedereen die betrokken is bij de zorg voor een hartfalenpatiënt: patiënten en familie, huisartsen, ziekenhuisartsen, verpleegkundigen, apothekers, kinesitherapeuten,... We streven hiermee naar een betere geïntegreerde samenwerking tussen alle zorgverleners om zo de kwaliteit van zorgen én de prognose van de hartfalen patiënten in België te verbeteren.
Specifieke duiding naar de meerwaarde van onze thuisverpleegkundigen in dit zorgpad, vindt u op onderstaande links:
Kijk gerust verder naar de andere info op zorgpadhartfalen.be
Richtlijnen voor goede medische praktijk zijn richtinggevend als ondersteuning en bieden een houvast bij het nemen van diagnostische of therapeutische beslissingen in de eerste lijn. Zij vatten voor de zorgverlener in de eerste lijn samen wat voor de gemiddelde patiënt het beste beleid is.
Deze partiële herziening focust op:
Specifieke klinische vragen die in deze richtlijn aan bod komen zijn:
Meer informatie en duiding vindt u terug in de bijlage en op https://www.domusmedica.be/richtlijnen/themadossiers/themadossier-hartfalen
Al onze webinars en meer vind je op het BWGHF Youtube kanaal.
Dit zorgpad werd ontwikkeld door Dr David Derthoo en goedgekeurd door:
De Belgische werkgroep hartfalen (BWGHF)
Academisch Centrum Voor Huisartsgeneeskunde
Huisartsenverenigingen: Domus Medica,…
Lerend Netwerk Hartfalen
Belgische hartfalen verpleegkundigen Wit-gele kruis Vlaanderen
Als u werd opgenomen voor coronair lijden, hartfalen of cardiale heelkunde wordt u uitgenodigd om deel te nemen aan de hartrevalidatie.
Met de hartrevalidatie willen zorgverleners van verschillende disciplines u helpen zo snel mogelijk weer "de oude” te worden, zodat u uw werk en hobby’s weer kan opnemen. Bovendien willen we u helpen een gezondere levenswijze aan te nemen met meer beweging, gezonde voeding en rookstop. Ook is er aandacht voor uw psychisch welzijn en leren we u omgaan met spanningen en stress. Het zal niet enkel uw herstel bevorderen maar ook helpen om nieuwe problemen te voorkomen. Hierdoor kunt u uw risico op nieuwe hartproblemen verminderen.
U wordt begeleid door een multidisciplinair team dat bestaat uit een arts, kinesitherapeuten, diëtisten, psychologen en de sociale dienst nl. maatschappelijk werkers.
Gespecialiseerde kinesitherapeuten helpen je met een persoonlijk trainingsprogramma om je conditie te verbeteren en zo meer zelfvertrouwen te krijgen in je functioneren. Dit gebeurt meestal in kleine groepjes.
Bij opstart en einde van de revalidatie wordt je gezien door de diëtist. Na evaluatie van buikomtrek, gewicht, vetpercentage, body mass index (BMI) en eetpatroon wordt informatie gegeven over gezonde voeding. Specifieke voedingsrichtlijnen voor hartfalen patiënten worden ook besproken.
Bij de psychologe kun je terecht voor één of meerdere gesprekken. Tijdens het gesprek kunnen verschillende thema's aan bod komen: het verwerkingsproces van je hartprobleem met eventuele angst- en/of depressieve klachten, stresshantering, relationele moeilijkheden, rookstop, motiveren tot een aangepaste levensstijl ... Zowel jij als je partner zijn welkom voor een gesprek.
De maatschappelijk werkers zijn er voor jou om informatie te geven, thuishulp te regelen, eventueel tussenkomst in de verplaatsingskosten te voorzien, je werkhervatting te begeleiden, …. Je kan met al jullie praktische vragen bij hen terecht.
Tijdens je opname ontmoet je de hartfalenverpleegkundige. Hij of zij heeft een overzicht van je medisch dossier en volgt je tijdens controles en toekomstige ziekenhuisopnames op in overleg met de artsen. Als je vragen hebt over je hartfalendiagnose, leefregels (vocht- en zoutbeperking), medicatie, defibrillator of biventriculaire pacemaker … kun je hen telefonisch of via e-mail contacteren.
Rookstopbegeleiding kan tevens voorzien worden.
Het multidisciplinaire team organiseert infosessies waarop ook je partner op uitgenodigd is. De arts, kinesitherapeut, psychologe en diëtiste geven uitleg over de aanpak van hartziekten.
Veel patiënten en hun familie blijken onvoldoende op de hoogte te zijn van de oorzaken van hartproblemen, de behandeling, de preventieve aanpak en hun eigen aandeel in het herstel. Door de correcte informatie hieromtrent bent u meer overtuigd om de nodige aanpassingen van uw leefgewoonten door te voeren. Hierdoor verhoogt de kwaliteit van uw gezondheid en verkleint het risico van nieuwe hartproblemen. Het contact met ‘lotgenoten’ kan daarenboven een belangrijke steun betekenen in de verwerking van uw hartaandoening. Ook uw eventuele partner is op deze samenkomsten van harte welkom. Deze sessies maken een essentieel deel uit van uw persoonlijk revalidatieprogramma.
De hartrevalidatie kan opgesplitst worden in twee fasen:
Om het ambulante revalidatieprogramma te starten dient men een aanvraag in te dienen tijdens de hospitalisatie. Deze papieren worden in orde gebracht door de kinesitherapeut of sociaal assistent die u opzoekt op de kamer. Bij ontslag krijgt u dan een afspraak mee voor de eerste revalidatie sessie.
Op de kamer start u ook reeds met lichte oefeningen.
De ambulante revalidatie bestaat uit 45 sessies die (binnen een periode van 6 maanden na de initiële ziekenhuisopname) kunnen samen gesteld worden volgens uw noden. Zo zorgt het hartrevalidatie programma niet enkel voor een verbetering van de inspanningscapaciteit maar ook voor een preventieve aanpak van de risicofactoren.
Bij aanvang van de ambulante revalidatie wordt u op verschillende vlakken geëvalueerd, zodat de behandeling op uw noden kan worden afgestemd.
De evaluatie bestaat uit:
Op basis van deze evaluatie kunnen we de vooruitgang bij het beëindigen van de revalidatie meten, maar kunnen we ook de nodige doorverwijzingen doen.
Langdurige stress verhoogt het risico op hart- en vaatziekten. Uw hart moet harder werken in een stress situatie: de hartslag stijgt en de bloeddruk neemt toe. Bovendien gaan stressvolle periodes ook vaak gepaard met een ongezonde leefgewoonte: minder beweging, meer roken en ongezond eten. Al deze factoren hebben ook een negatief effect op hart- en vaatziekten.
Tijdens de hartrevalidatie kan u deelnemen aan relaxatiesessies (individueel of in groep). De kinesitherapeut zal u hier informatie over geven tijdens de start evaluatie.
De evaluatie bij aanvang van de revalidatie wordt besproken op de wekelijkse teamvergadering om zo een concreet actieprogramma op te stellen. Bovendien worden op deze vergaderingen met alle leden van het multidisciplinair team ook vorderingen en mogelijke problemen besproken.
Indien gewenst, kan de patiënt (na afloop van het normale hartrevalidatie programma) deel nemen aan een ouderhoudsprogramma tijdens een avondsessie. Zo kunt u werk en begeleide lichaamsbeweging combineren.
U komt enkel voor gespecialiseerde hartrevalidatie in aanmerking, als u in een ziekenhuis met een gespecialiseerd hartrevalidatiecentrum gehospitaliseerd werd wegens 1 van onderstaande hartaandoeningen:
In ziekenhuizen die niet worden vermeld op de lijst van gespecialiseerde hartrevalidatiecentra, werkt er geen gespecialiseerde arts in hartrevalidatie. Deze ziekenhuizen zullen u alleen (op basis van een andere reglementering) een minder intensieve behandeling kunnen aanbieden. Ook als u aan een andere hartaandoening lijdt, kunt u alleen (op basis van een andere reglementering) in aanmerking komen voor een minder intensieve behandeling.
Het ziekenfonds komt tegemoet in de kosten voor uw revalidatieprogramma (derdebetalersregeling). Per dag van revalidatie komt het meer bepaald tegemoet in de kosten van één revalidatiezitting.
U betaalt wel een persoonlijk aandeel (remgeld) voor elke revalidatiezitting die verricht wordt in het kader van het revalidatieprogramma. Dit persoonlijk aandeel verschilt naargelang u een gewone rechthebbende bent dan wel kan genieten van het voorkeurtarief.
Tijdens de eerste evaluatie en ten minste een deel van het revalidatieprogramma, bent u gehospitaliseerd. U betaalt de gebruikelijke kosten verbonden aan dit ziekenhuisverblijf.
Op de dagen dat u het revalidatieprogramma volgt, kan u voor diezelfde dag geen tegemoetkoming meer krijgen voor:
Voor de revalidatiezittingen waarvoor toezicht op de cardiorespiratoire functie nodig is, moet u niets betalen voor dit toezicht.
Chronisch hartfalen is een invaliderende aandoening met een grote impact op de levenskwaliteit. Om de behandeling en zorg van onze hartfalenpatiënten zo optimaal mogelijk te laten verlopen, is een multidisciplinaire aanpak van hartfalen noodzakelijk.
Hartrevalidatie omvat een multidisciplinaire behandelaanpak waarbij getracht wordt om zowel het fysieke, mentale als sociaal-emotionele domein te optimaliseren. Naast het doel van deze optimalisatie wordt ook getracht invloed uit te oefenen op het cardio-vasculair risicomanagement, zowel ter preventie alsmede om verdere progressie van de cardiale- en vaat problematiek te beperken.
De kinesitherapeut is een essentieel onderdeel van deze multidisciplinaire behandeling en zorgt voor de optimalisatie van de fysieke belastbaarheid. Tevens wordt getracht om via motivationele gespreksvoering een gedragsverandering te bewerkstelligen zodanig dat er een actieve gezonde leefstijl ontwikkeld en onderhouden wordt.
De kinesitherapeut is actief binnen de verschillende fasen van de hartrevalidatie en het revalidatie-/behandel traject .
Zolang dyspnoe in rust of ondersteunende therapie (beademing, hemodynamisch – op IZ):
Zodra klinisch stabiel: mobilisatiefase op de verpleegafdeling.
| Ademhalingsoefeningen |
|---|
| Vergroten ventilatoire capaciteit : - Rechtop zitten in bed of stoel - Langzame, maar maximale inademing (via neus) - Aanhouden van de inademing gedurende enkele seconden - Ontspannen uitademing via de mond |
| Mucusevacuatie : In het geval van mucus kunnen diverse technieken gebruikt worden om deze te evacueren bv. autogene drainage of gebruik van osscilaties (IPV, flutter, etc.) |
| Mobilisatie (afhankelijk van de toestand van de patiënt) |
|---|
| Passieve mobilisatie in lig/zit |
| Actieve mobilisatie in lig/zit/stand |
| Inoefenen transfers |
| Marche (met of zonder hulpmiddel) |
| Spierversterkende oefeningen |
| Zetelfiets/hometrainer |
| Trappen (maximum 33 treden). |
Aanpassing naar Bron Zorgzaam Leuven
De kinesitherapeut inventariseert diverse parameters (hartslag, bloeddruk, saturatie, klinische tekenen) en houdt hierbij rekening met symptomen van overbelasting: angor, overmatige kortademigheid of vermoeidheid, cardiale aritmieën, abnormale bloeddrukschommelingen, duizeligheid of syncope, hevig zweten of bleek worden.
Bij problemen wordt dit gemeld aan de verpleging en/of de artsen.
Voor ontslag overlegt de kinesitherapeut met de verpleging en/of de artsen of dit motorisch haalbaar zal zijn.
Na de opname wordt de patiënt:
Patiënten met hartfalen worden geadviseerd en gestimuleerd om het trainingsprogramma, opgestart tijdens de revalidatiefase (fase II), (levenslang) te continueren in het bijzijn van een kinesitherapeut of op zelfstandige basis (fitnesscentrum, beweegcoaches of zelfstandige initiatieven).
Indien bij ambulante opvolging cardiale revalidatie wenselijk zou blijken, kan dit vooralsnog niet opgestart worden in een ambulant cardiaal revalidatieprogramma in het ziekenhuis zoals na een opname. De opties zijn dan:
Het opstellen van het oefenprogramma gebeurt best via het FITT principe (zie hieronder). Voor meer gedetailleerde informatie hieromtrent, wordt verwezen naar de KNGF praktijkrichtlijn. Deze richtlijn wil een leidraad bieden voor het uitvoeren van revalidatie bij patiënten met chronisch hartfalen. Het blijft belangrijk de patiënt in zijn geheel te bekijken en het trainingsschema individueel aan te passen.
· Frequentie:
Maanden 1-3: 3x/week
Maanden 4-6: 2x/week
· Intensiteit:
Uithoudingstraining: bepaald aan de hand van de maximale inspanningsproef, bij voorkeur met gasanalyse. De hartfrequentie waaraan de patiënten idealiter kunnen trainen wordt berekend aan de hand van de formule van Karvonen: HFtraining=HFrust + 50-80% (HFmax - HFrust).
Indien er geen resultaten ter beschikking zijn van een maximale inspanningstest wordt aangeraden om gebruik te maken van een dyspnoeschaal of RPE in tegenstelling tot een doel hartslagfrequentie.
· Krachttraining: 40-80% 1 RM; 10-15 herhalingen
Ademspiertraining bij dyspnoe: inspiratory muscle training (MIP<70% predicted: 30% MIP); 2x15; 2x/dag
· Tijd: ≥ 30 minuten
· Type: Uithoudingstraining: interval of duurtraining
Daarnaast tevens aandacht voor :
| Kinesitherapie dient onderbroken te worden in volgende omstandigheden |
|---|
| Acute ziekten |
| Hemodynamische ernstige aortastenose of mitraalklepstenose |
| Hartklepinsufficiëntie die een indicatie vormt voor chirurgie |
| Een recente longembolie (< 3 maanden geleden) die hemodynamisch zwaar belastend is |
| Hartinfarct 3 weken voorafgaand aan de training |
| Boezemfibrilleren met een hoge kamerrespons in rust (>100/min) |
| Ernstige cognitieve stoornissen (geheugen, aandacht en concentratie) |
Samen, multidisciplinair de zorg voor onze hartfalenpatiënten optimaliseren voor een betere kwaliteit van leven, minder hospitalisaties en een langer mooi leven.
Daar gaan we voor !
De afgelopen paar jaren werd door de werkgroep een eerste multidisciplinair zorgpad hartfalen ontwikkeld. Het zorgpad is voor iedereen toegankelijk via een volledige, unieke en nieuwe website, opgesteld in het Nederlands, Frans en Engels.
Deze website is een online platform met praktische adviezen over de diagnose, behandeling, multidisciplinaire opvolging en aanpak van diverse problemen bij patiënten met hartfalen. De website is gericht op iedereen die betrokken is bij de zorg voor een hartfalenpatiënt : patiënten en familie, huisartsen, ziekenhuisartsen, verpleegkundigen, apothekers, kinesitherapeuten,... We streven hiermee naar een betere geïntegreerde samenwerking tussen alle zorgverleners om zo de kwaliteit van zorgen én de prognose van de hartfalen patiënten in België te verbeteren.
Specifieke duiding naar de meerwaarde van ondersteuning door de kinesitherapeut in dit zorgpad, vindt u op onderstaande links:
Kijk gerust verder naar de andere info op zorgpadhartfalen.be
Als je de opleiding kinesitherapie volgt, kan je de keuze maken om af te studeren in de richting ‘Inwendige Revalidatie’. Hier zit het partim hartfalenrevalidatie in vervat.
Daarnaast biedt Axxon een kine coach opleiding met verdere bekwaming in hartrevalidatie.
Postgraduaten zijn heden niet voor hande voor hartrevalidatie. Aan verschillende universiteiten of ziekenhuiscentra kan je wel deelnemen aan sessies permante navorming of bijscholing.
Op onderstaande link vindt u extra informatie ivm voorziene webinars rond chronisch hartfalen :