De behandeling van hartfalen bestaat uit verschillende zaken:
Uw arts zal de behandeling kiezen die het beste bij u past.
De behandeling van hartfalen wordt stapsgewijs opgebouwd. De arts of de cardioloog heeft 2 zaken tot doel :
Jouw geneesmiddelen regelmatig innemen is uiterst belangrijk, maar dat alleen volstaat niet. Mits enkele leefregels in acht te nemen (die worden verder uitgelegd) zal heel wat verantwoordelijkheid bij jezelf liggen. Uw arts uitleggen hoe uw toestand evolueert, de verandering bekijken van een aantal parameters zoals de evolutie van uw gewicht of het opzwellen van uw voeten…. Dit zijn enkele kleine alarmsignalen die erom vragen uw behandelende arts of cardioloog te raadplegen. Dit aspect is minstens zo belangrijk voor uw gezondheid als het regelmatig innemen van uw pillen.
Deze hebben een vaatverwijdend effect op de bloedvaten: door de bloeddruk te verminderen vergemakkelijken zij de werking van het hart. Op lange termijn zullen zij bovendien de uitzetting van het hart tegengaan..
De meest voorkomende ongemakken zijn een droge hoest (men kan echter ook hoesten door heel wat andere zaken!), een uitgesproken daling van de bloeddruk of een probleem met de nierfunctie.
Zij hebben waarschijnlijk een gelijkaardig effect als de ACE- inhibitoren. Daarom kunnen zij in de plaats van de ACE- inhibitoren voorgeschreven worden (maar enkel en alleen) als deze laatste slecht verdragen worden, zoals bijvoorbeeld bij een aanhoudende hoest.
Verlaagt de bloeddruk en verwijdt bloedvaten, wat goed is voor je hart om te functioneren. Kan gestart worden in plaats van behandeling met ACE-inhibitor of sartaan gezien hun functie als remmers van angiotensine- en neprilysinereceptoren. Dit gecombineerde effect optimaliseert de behandeling van hartfalen door in te werken op zowel de renine-angiotensine-aldosteronroute als die van de natriuretische peptiden.
Verlaagt uw bloedsuikerspiegel en verhoogt het uitplassen van het opgehoopte vocht. Veroorzaakt een afname van de volume-overbelasting van uw hart op een aantal manieren, waaronder een iets lagere bloeddruk, wat gunstige effecten heeft op uw hart.
Zij verbeteren de werking van het linkerventrikel door het hartritme te doen dalen en verminderen de kans op ritmestoornissen. Bovendien doen zij de bloeddruk dalen.
In het geval van hartfalen moeten zij progressief en met de nodige voorzichtigheid in de behandeling ingelast worden, voldoende lang na een periode van acute hartdecompensatie.
De meest voorkomende ongemakken zijn een plotse daling van de bloeddruk of van het hartritme.
Vertraagt je hartslag. Kan worden gegeven wanneer het effect van de bètablokker onvoldoende is en als er geen ritmestoornissen zijn.
De bedoeling van diuretica is de hoeveelheid vocht en zouten in het lichaam te verminderen. Hun gebruik vergt eveneens een follow-up door het labo aangezien zij een kaliumverlies met zich meebrengen.
Zij verhinderen het kaliumverlies te wijten aan de diuretica en verminderen de fibrose ter hoogte van de hartspier. Hun gebruik vergt een strikte controle van enkele parameters in je bloed met name de kaliumwaarde (risico op een hyperkaliëmie) en de nierfunctie. Bij de man kan het gebeuren dat de omvang van de borsten toeneemt (gynecomastie) of dat de borsten gevoelig of pijnlijk worden.
Zeer zelden hebben (voornamelijk) mannen zeer pijnlijke borsten bij het gebruik van spironolactone. Dan is het raadzaam om over te stappen op Epleronone, dat zonder deze bijwerking hetzelfde werkt.
Dit wordt vooral gebruikt bij voorkamerfibrillatie om het hartritme te doen dalen; vaak gecombineerd met bètablokkers.
Uw arts kan u eveneens geneesmiddelen voorschrijven die de vorming van bloedklonters tegengaan en die het bloed beter doen stromen zodat het hart gemakkelijker werkt.
Het toedienen van ijzer via een infuus kan uw dagelijks functioneren, uw vermogen om te bewegen en uw kwaliteit van leven verbeteren zo u een specifiek ijzertekort in uw bloed heeft.
In de volgende video worden enkele van de hierboven genoemde medicijnen uitgelegd :
Hoewel hartfalen meestal niet te genezen is, zijn er veel praktische dingen die u kunt doen om van het leven te blijven genieten.
Met de juiste zorg en ondersteuning kunt u nog steeds de meeste dingen doen die u wilt, zolang u uw eigen grenzen kent.
Uw toekomstige gezondheid hangt af van hoe goed uw hart blijft functioneren en hoe uw hart op de behandeling reageert. Maar het hangt ook van jou af. Hoe u met uw arts of verpleegkundige samenwerkt om uw symptomen te beheersen en hoe u uw behandelplan volgt, kan een groot verschil maken in de uitkomst.
We bespreken de specifieke gebieden van uw leven waar hartfalen van invloed op is en geven u graag praktisch advies.
Deze aanbevelingen zijn erg belangrijk om goed te leven met uw ziekte. Je levensstijl is een medicijn waard... en kost minder!
Een voedingsdeskundige (diëtiste) kan u helpen met het samenstellen van menu’s die aangepast zijn aan u, vooral in het geval u ook diabetespatiënt bent of indien uw cholesterolwaarde te hoog ligt. Een bezoek aan het restaurant is niet verboden, maar wees voorzichtig met wat je hier bestelt. Meer informatie is te vinden in de volgende video.
Een snelle gewichtstoename wijst op een overdreven ophouden van vocht. Weeg u telkens onder dezelfde omstandigheden. Indien je meer dan 2 kg verzwaart in enkele dagen, raadpleeg dadelijk uw arts of uw cardioloog.
1 à 1,5 liter vochtinname per dag, alles inbegrepen, niet overschrijden. Alcohol met mate gebruiken. In ieder geval nooit meer dan 1 à 2 glazen alcoholhoudende dranken (wijn, bier…) per dag overschrijden.
Nicotine kan de bloedvaten doen verstoppen wat het hart zal verplichten harder te werken. Indien je last hebt om te stoppen met roken, vraag uw arts dan een aangepast Rookstop-programma.
Gebruik 1 of 2 extra hoofdkussens om het hoofd te ondersteunen indien nodig.
Uithoudingssporten zoals zwemmen, fietsen en wandelen zijn geweldige activiteiten. Je moet jezelf echter niet overbelasten.
Bespreek een aangepast trainingsprogramma met uw arts. Eventueel kunt u deelnemen aan een hartrevalidatieprogramma. Zorgverleners uit verschillende disciplines helpen je dan om zo snel mogelijk werk en hobby’s te hervatten. Ze motiveren je ook om een gezondere levenswijze aan te nemen met meer beweging, gezonde voeding en minder stress.
Kunnen best vergeleken worden met lichaamsbewegingen en kunnen zodoende met mate beoefend worden.
Als hartpatiënt bent u vatbaarder voor infecties. Zorg ervoor dat u de benodigde vaccins krijgt, zoals het Covid-19-vaccin, een griepprik of een vijf-jarig pneumokokkenvaccin.
Vraag uw arts of het nog veilig is om auto te rijden. Doe dit niet alleen voor uw eigen veiligheid, maar ook voor anderen in het verkeer. U mag absoluut niet autorijden als er alarmsignalen zijn die wijzen op een verergering van uw hartfalen.
Met een nieuwe diagnose hartfalen kun je niet altijd je werk blijven doen. Afhankelijk van uw medicatie en hartrevalidatie wordt uw werkhervatting met u besproken.
Bespreek uw reismogelijkheden, inclusief vliegreizen, met uw arts of hartfalenverpleegkundige.
Vraag uw huisarts of hartfalenspecialist om een document met alle nuttige informatie over uw ziekte. Als er een probleem is op uw vakantieadres, kunt u dit document ter plaatse aan de arts geven.
Vermijd vakanties in seizoenen met extreem warme of koude temperaturen.
Sommige medische aandoeningen dragen bij aan het ontstaan of versnellen van de progressie van uw hartfalen. Behandel dit alles goed om uw hartfalen beter te behandelen en stabieler te houden.
We denken aan diabetes, hoge bloeddruk, hoog cholesterol, verminderde nierfunctie, overgewicht, roken, longproblemen, ....
Sommige worden uitgelegd in de volgende video's.
Kijk ook naar de praktische hulpmiddelen die beschikbaar zijn op deze website en die u zullen helpen met uw ziekte.
Sommige patiënten met hartfalen komen in aanmerking voor implantatie van een apparaat.
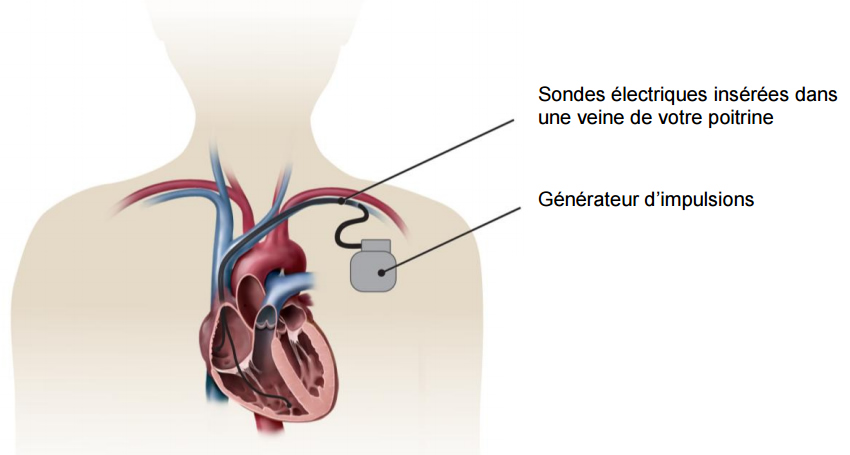
Een pacemaker wordt geplaatst wanneer de hartslag te langzaam is of pauzes heeft. Deze verhoogt ondersteunt de hartslag kunstmatig.
Een defibrillator wordt geplaatst als er sprake is van een levensbedreigende stoornis in uw hartritme of als er een verhoogd risico is op het ontwikkelen van een levensbedreigende ritmestoornis (ventrikelfibrilleren en/of ventriculaire tachycardie).
Een CRT-toestel is geïndiceerd als uw linker- en rechterkamer (ventrikel) niet meer gelijktijdig samentrekken. Door het plaatsen van een CRT-P (pacemaker) of CRT-D (defibrillator) wordt een extra draad naar de linker hartkamer gebracht, zodat de rechter- en linkerhelft gelijktijdig worden gestimuleerd. Dit zorgt voor een betere spierkracht van uw hart en minder symptomen van hartfalen.
Een harttransplantatie kan een oplossing bieden bij patiënten met terminaal hartfalen bij wie alle klassieke behandelingen zoals geneesmiddelen, klepchirurgie, en andere cardiologische interventietechnieken uitgeput zijn en bij wie de levensverwachting zonder transplantatie uiterst klein is.
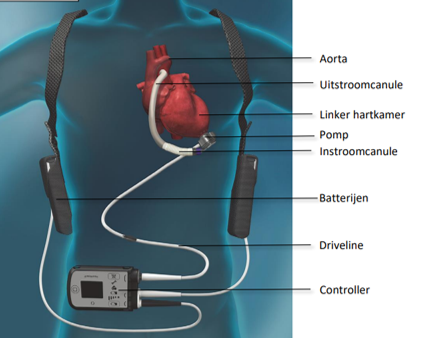
Een steunhart of linker ventrikel assist device (LVAD) is een kunstmatige, elektrisch gestuurde pomp die toelaat de werking van het hart gedeeltelijk over te nemen. Een steunhart wordt gebruikt bij patiënten met eindstadium hartfalen bij wie de klassieke behandelingen tekortschieten en die in afwachting zijn van een harttransplantatie. Door het gebruik van een steunhart wordt de bloedcirculatie verbeterd en wordt het falen van andere organen zoals nieren en lever voorkomen of hersteld. Dank zij de technische ontwikkelingen en miniaturisatie van deze toestellen kunnen ze jaren in het lichaam blijven zitten. Ze worden tegenwoordig ook gebruikt als een levenslange behandeling voor mensen die vanwege hun gezondheidstoestand of leeftijd geen transplantatie kunnen krijgen.
Een harttransplantatie is een chirurgische ingreep waarbij het ernstig zieke hart van een patiënt met eindstadium hartfalen vervangen wordt door een gezond hart van een menselijke donor.
Om in aanmerking te komen voor een harttransplantatie moet aan een aantal strikte voorwaarden voldaan worden. Het aantal donorharten is beperkt en moet dus goed gebruikt worden.
In België zijn er 7 centra waar een harttransplantatie kan worden uitgevoerd worden. Patiënten die in aanmerking komen voor transplantatie worden dus doorgaans naar een transplantcentrum verwezen.