Le traitement de l'insuffisance cardiaque comporte plusieurs facettes
Votre médecin choisira le traitement qui vous convient le mieux.
Le traitement de l’insuffisance cardiaque se construit progressivement. Le médecin ou le cardiologue a deux objectifs principaux: d’une part, améliorer la qualité de votre vie, d’autre part, ralentir la progression de la maladie pour prolonger votre vie
Prendre ses médicaments régulièrement, c’est très important, mais ça ne suffit pas. Il faut également bien se prendre en charge en respectant certaines règles d’hygiène de vie (qui vous seront expliquées plus loin dans ce livret), mais aussi en aidant votre médecin dans votre suivi, en contrôlant certains de vos paramètres, comme par exemple votre poids, le gonflement des pieds, ...
Ce sont des petits signes qui doivent vous alerter et vous inciter à demander conseil à votre médecin traitant ou à votre cardiologue. Cet aspect est tout aussi important pour votre santé que la prise régulière de vos médicaments!
Ils ont un effet vasodilatateur sur les vaisseaux sanguins: en diminuant la pression artérielle, ils facilitent le travail du coeur. En outre, à long terme, ils diminuent la dilatation du coeur.
Les effets indésirables les plus souvent ressentis sont une toux sèche (mais on peut tousser pour beaucoup de raisons différentes!), une chute excessive de la tension artérielle ou une dégradation de la fonction rénale.
Ils ont un effet probablement semblable à celui des IEC. C’est pourquoi ils peuvent être prescrits à la place mais seulement si ces derniers sont mal supportés, comme par exemple en cas de toux persistante.
Abaisse la tension artérielle et élargit les vaisseaux sanguins, ce qui est bénéfique pour le fonctionnement de votre cœur. Peut être instauré à la place d'un traitement par IEC ou sartans. Compte tenu de leur fonctionnement en tant que inhibiteurs de récepteurs de l’angiotensine et de la néprilysine, cet effet combiné permet une optimisation du traitement de l’insuffisance cardiaque, en agissant à la fois sur l’angiotensine et sur les peptides natriurétiques
Réduisent votre taux de sucre et diminuent la surcharge en sodium dans le corps. Ils ont des effêts bénéfiques sur votre coeur par différents mechanismes, y compris une légère baisse de la tension artérielle.
Ils améliorent la fonction du ventricule gauche en ralentissant le rythme du coeur et diminuent le risque d’arrhytmie. Ils diminuent également la tension artérielle.
Dans le cadre de l’insuffisance cardiaque, ils doivent être introduits progressivement, avec beaucoup de prudence et en dehors d’un épisode de décompensation cardiaque aigüe. Les effets indésirables le plus souvent ressentis sont des problèmes de chute excessive de la tension artérielle ou de la fréquence cardiaque.
Ils ont pour but de diminuer la rétention d’eau et de sodium dans l’organisme. Leur utilisation demande également un suivi de la biologie car ils font perdre du potassium.
Ils empêchent la perte de potassium due aux diurétiques et diminuent la fibrose au niveau du muscle cardiaque. L’utilisation de ce médicament demande une surveillance importante de la biologie et surtout du taux de potassium (risque d’hyperkaliémie) et de la fonction rénale. Ils ont parfois l’inconvénient chez l’homme d’augmenter la taille des seins (gynécomastie).
Très rarement (principalement) les hommes ont des seins très douloureux lorsqu'ils prennent de la spironolactone. Alors, il est conseillé de la remplacer par l'Epleronone, qui fonctionne de la même manière sans cet effet secondaire.
Ce médicament ralenti les pulsations cardiques sans effêt sur la tension artérielle et peut être préscrit à la place d’un bêatbloquant si ce dernier n’est pas toléré pour chute de tension.
Elle est surtout utilisée en cas de fibrillation auriculaire, pour ralentir le coeur en complément des bêta-bloquants.Le médecin peut également vous prescrire des médicaments qui préviennent la formation des caillots et fluidifient le sang pour faciliter le travail du coeur.
L'administration de fer par voie intraveineuse peut améliorer votre fonctionnement quotidien, la capacité d'exercice et la qualité de vie si vous avez une carence en fer spécifique dans votre sang
Dans la vidéo suivante, certains des médicaments mentionnés ci-dessus sont expliqués.
Bien que l'insuffisance cardiaque ne soit généralement pas guérissable, il existe de nombreuses choses pratiques que vous pouvez faire pour continuer à profiter de la vie. Avec les bons soins et le bon soutien, vous pouvez toujours faire la plupart des choses que vous voulez, tant que vous connaissez vos propres limites.
Votre santé future dépend de la façon dont votre cœur continue de fonctionner et de la façon dont votre cœur réagit au traitement. Mais cela dépend aussi de vous. La façon dont vous travaillez avec votre médecin ou votre infirmière pour gérer vos symptômes et la façon dont vous suivez votre plan de traitement peuvent avoir un impact important sur le résultat.
Dans les vidéos ci-desous nous vous informons sur la façon dont l'insuffisance cardiaque affecte votre vie dans des domaines précis et nous sommes heureux de vous donner quelques conseils pratiques. Ces recommandations sont très importantes pour bien vivre avec votre maladie. Votre hygiène de vie vaut un médicament et coûte moins cher!
Une diététicienne peut vous aider à composer des menus en fonction de vos problèmes, notamment si vous êtes diabétique, et/ou que vous avez un taux de cholestérol trop élevé. Une visite au restaurant n'est pas interdite, mais faites attention à ce que vous commandez .
Un gain de poids rapide signifie peut-être une rétention d’eau trop importante. Pesez-vous toujours dans les mêmes conditions. Si vous prenez plus de 2 kg en quelques jours, parlez-en à votre médecin ou votre cardiologue.
Il ne faut pas dépasser 1,5 à 2 litres par jour, tous liquides compris (jus, café, potages,..). La consommation d’alcool doit être limitée et en aucun cas, il ne faut dépasser 1 à 2 verres de boisson alcoolisée par jour (vin, bière, …).
La nicotine peut causer un rétrécissement des vaisseaux sanguins, ce qui force le coeur à travailler plus fort. Si vous avez des difficultés à arrêter de fumer, demandez à votre médecin qu’il vous propose un programme.
Si nécessaire, utilisez 1 ou 2 oreillers supplémentaires pour soulever la tête.
Les sports d’endurance tels que la natation, le vélo et la marche, sont d’excellentes activités. Cependant, il ne faut pas se surmener.
Discutez d'un programme d'entrainement adapté avec votre médecin. Il est conseiller de participer à un programme de réadaptation cardiaque. Des prestataires de soins de différentes disciplines vous aideront alors à reprendre le plus rapidement possible le travail et les loisirs. Ils vous motivent également à adopter un mode de vie plus sain avec plus d'exercice physique, une alimentation saine et moins de stress.
Elles peuvent être assimilées à une activité sportive modérée et doivent donc être pratiquées avec prudence.
En tant que patient cardiaque, vous êtes plus sensible aux infections. Assurez-vous de recevoir les vaccins nécessaires, comme le vaccin Covid-19, un vaccin contre la grippe ou un vaccin antipneumococs quinquennal.
Demandez à votre médecin si vous pouvez toujours conduire votre véhicule en toute sécurité. Faites-le non seulement pour votre propre sécurité, mais aussi pour la sécurité des autres. Ne conduisez pas si vous avez des signes alarmants d'insuffisance cardiaque.
Lors d'un nouveau diagnostic d'insuffisance cardiaque, vous serriez peut-être obliger de arrêter (temporairement) votre activité professionelle . En fonction de l'évolution de votre traitement et votre réadaptation cardiaque, votre retour au travail sera revu avec vous.
Discutez de vos options de voyage, y compris en avion, avec votre médecin ou votre infirmière spécialisée dans l'insuffisance cardiaque.
Lorsque vous voyagez, demandez à votre médecin généraliste ou spécialiste de l'insuffisance cardiaque un document contenant toutes les informations utiles sur votre maladie. En cas de problème en vacances, vous pouvez remettre ce document au médecin sur place.
Évitez les vacances dans les saisons avec des températures extrêmement chaudes ou froides.
Certaines conditions médicales contribuent à l'apparition ou à l'accélération de la progression de votre insuffisance cardiaque. Traitez bien tout cela pour mieux traiter votre insuffisance cardiaque et la garder plus stable.
Nous pensons au diabète, à l'hypertension artérielle, à l'hypercholestérolémie, à la fonction rénale réduite, à l'obésité, au tabagisme, aux problèmes pulmonaires, ....
Les vidéos suivantes vous expliquent certains éléments principales.
Certains patients atteints d'insuffisance cardiaque nécessite un stimulateur cardiaque. les plus courants sont expliqué ci-dessous.
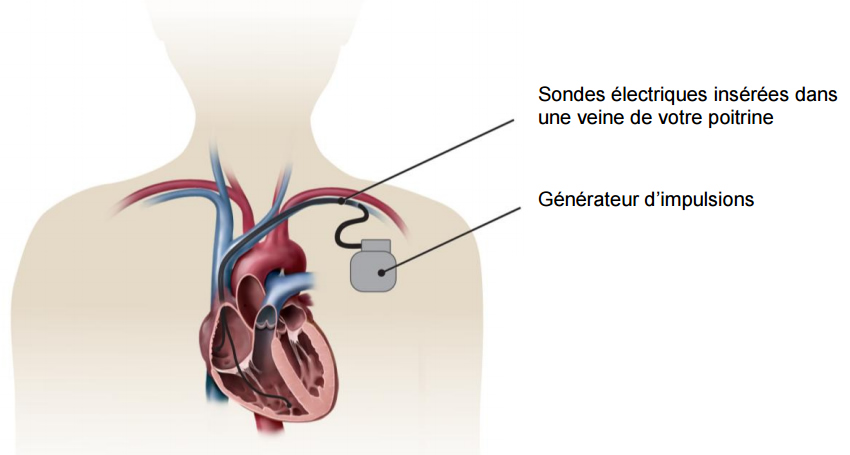
Un stimulateur cardiaque ou pacemaker est placé lorsque la fréquence cardiaque est trop lente et augmente artificielle-ment la fréquence cardiaque. Il se connecte avec le coeur par des sondes electriques. Il existe des pacemakers a stimulation simple (ventricule ou oreillette droite), double (ventricule et oreillette droite) ou tripple (ventricule gauche et droite, oreillette droite). Ce dernier fait partie d'un des traitements de l'insuffisance cardiaque et permait de resynchroniser le coeur qui souffre d'asynchronie ventriculaire. On parle d'un pacemaker biventriculaire ou CRT (voir ci-dessous).
Un défibrillateur cardiaque implantable est proposé aux patients sujets aux arythmies ventriculaires, potentiellement mortelles, ou aux patients avec une insuffisance cardiaque à fonction fortement réduite à risque de développer une arythmie potentiellement mortelle. Le défibrillateur est alors souvent combiné au pacemaker biventriculaire. Il permet donc de sauver et prolonger la vie.
Un traitement de resynchronisation cardiaque (CRT) est indiqué quand les deux chambres du coeur ne se contractent plus simultanément. Le placement d'un CRT nécessite l'implantation d'une sonde supplémentaire au niveau du ventricule gauche et permet ainsi de resynchroniser les deux ventricules et d'améliorer la fonction cardiaque. Il est principalement indiqué dans le traitement de l'insuffisance cardiaque à fonction ventriculaire gauche réduite. En cas de nécessité il peut aussi faire fonction de défibrillateur (CRT-D).
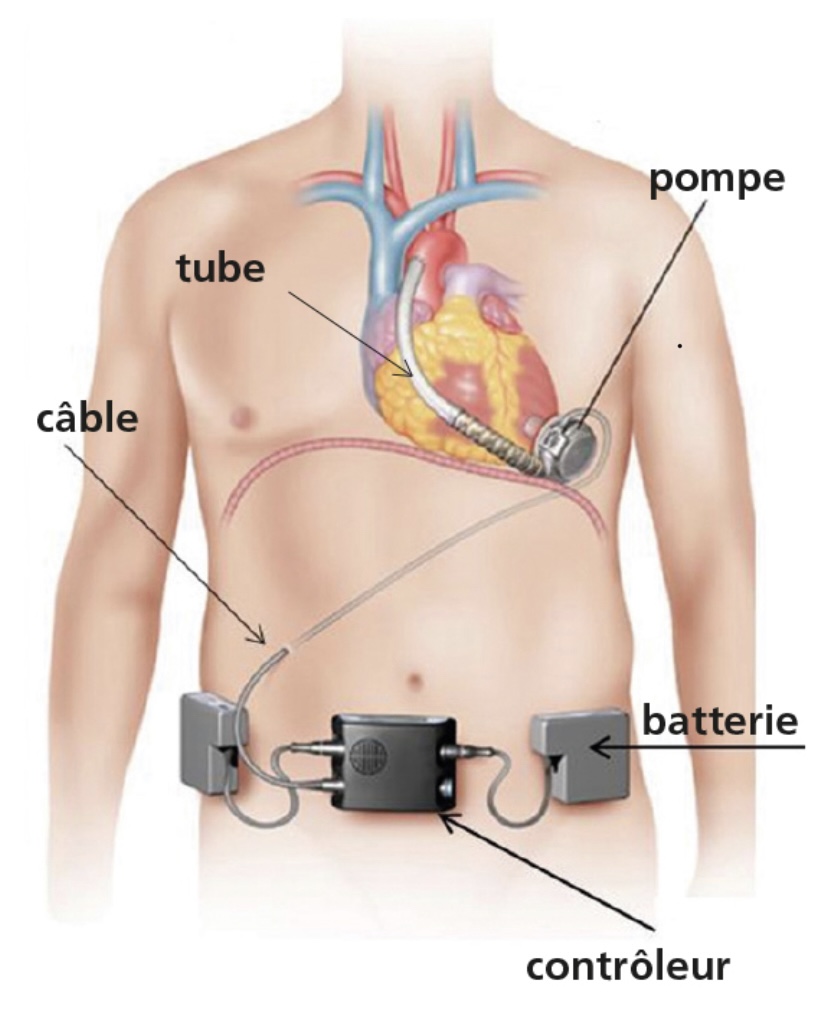
Un cœur artificielle ou Dispositif d'Assistance Ventriculaire Gauche (DAVG) est un traitement pour le patient en phase terminal de l'insuffisance cardiaque. Le cœur artificielle permet d'améliorer le fonctionnement du cœur défaillant et prévient ou restaure la défaillance d'autres organes tels que les reins et le foie. Elle est utilisé chez les patients atteints d'insuffisance cardiaque en phase terminale chez qui les traitements conventionnels échouent et qui sont en attente d’une transplantation cardiaque. Grâce aux évolutions techniques et à la miniaturisation de ces appareils, ils peuvent rester dans l'organisme pendant des années. Ils sont également utilisés aujourd'hui comme traitement à vie pour les personnes qui ne peuvent pas recevoir de greffe en raison de leur état de santé ou de leur âge.
Une transplantation cardiaque ou greffe du coeur est une intervention chirurgicale qui consiste à remplacer le coeur grâvement malade par un coeur en bonne santé d'un donneur humain.
Une greffe cardiaque peut offrir une solution chez les patients atteints d'insuffisance cardiaque terminale chez qui tous les traitements classiques tels que médicaments, chirurgie valvulaire et autres techniques d'intervention cardiologiques ont été épuisés et dont l'espérance de vie sans greffe est extrêmement courte.
Pour qu’une transplantation cardiaque soit prise en compte, un certain nombre de conditions strictes doivent être remplies. Le nombre de cœurs de donneurs est limité et doit donc être utilisé correctement. En Belgique il y a 7 centre qui sont reconnu à pratiquer la transplantation cardiaque. Un candidat pour une transplantation cardiaque sera donc référer à un de ces centres de références.