Le médecin généraliste joue un rôle important dans la prise en charge des patients insuffisants cardiaques. Compte tenu de la complexité de la maladie, la collaboration entre spécialistes, professionnels de la santé et médecins généralistes est cruciale.
Le principal problème dans l'insuffisance cardiaque chronique (ICC) sont les hospitalisations, qui représentent jusqu'à 80 % des coûts associés à l'insuffisance cardiaque. Les hospitalisations ont également un impact important sur le bien-être du patient et aggravent le pronostic. L'objectif principal du traitement est donc de réduire les hospitalisations et les réadmissions.
Selon le type d'insuffisance cardiaque et la fonction ventriculaire gauche, le diagnostic et le traitement varient. Surtout chez les patients présentant une fonction ventriculaire gauche (VG) réduite < 40 % (et probablement aussi une IC avec une fonction ventriculaire gauche comprise entre 40 et 50 %), le traitement pharmacologique est crucial pour un bon contrôle des symptômes de la maladie et pour réduire la morbidité et la mortalité. Chez les patients dont la fonction VG est préservée > 50 %, la gestion des comorbidités est primordiale.
Tous les patients souffrant de dyspnée ne doivent pas être adressés à un cardiologue. En tant que médecin généraliste, vous disposez d'un test sensible qui peut exclure le diagnostic d'insuffisance cardiaque avec une grande certitude, à savoir le NT-proBNP. Le patient doit payer lui-même cette prestation, mais cela vous évite quelques examens inutiles.
En cas de dyspnée d'effort, d'orthopnée ou d'intolérance à l'effort ou signes de congestion:
– Antécédents d’hypertension artérielle, diabète, maladie coronarienne, radio ou chimiothérapie, insuffisance rénale, utilisation de diurétiques
– Signes cliniques de congestion tels que stase pulmonaire, œdème périphérique, turgescence jugulaire, galop S3, souffle cardiaque
– Électrocardiogramme anormal
Si l'insuffisance cardiaque est hautement probable, une échocardiographie est indiquée. Un NT-proBNP normal (< 125 pg/L) exclut pratiquement le diagnostic d'insuffisance cardiaque.
Une échocardiographie est indiquée pour confirmer le diagnostic d'insuffisance cardiaque. L'examen est également nécessaire pour déterminer la fraction d'éjection ventriculaire gauche (FEVG), car elle détermine en le traitement. Enfin, la cause de l'insuffisance cardiaque peut souvent être identifiée. Le cardiologue décide alors si d'autres examens complémentaires sont nécessaires. Une prise de sang générale est dans tous les cas indiqué pour identifier certains facteurs déclencheurs tels que l'anémie, la maladie thyroïdienne, l'infection, etc.
Une fois la cause sous-jacente de l'insuffisance cardiaque et la FEVG identifiées, le traitement peut être initié.
Les mesures d'hygiène et les ajustements de style de vie sont primordiaux. Une adhésion adéquate à la thérapie est la première étape à cet égard. Plus la connaissance de la maladie du patient et de son environnement est bonne, plus les soins personnels et/ou les soins informels sont faciles. Cela peut être réalisé en fournissant des explications suffisantes sur la maladie, les symptômes alarmants et le rôle des médicaments. Pour cela, vous trouverez des brochures pour les patients que vous pouvez imprimer et remettre au patient. Le patient peut également trouver des informations sur le site Internet et télécharger des documents
La réadaptation cardiaque est une autre partie importante du traitement de l'insuffisance cardiaque et réduit le risque d'hospitalisation et de mortalité, en particulier en combinaison avec une approche multidisciplinaire.
Par la suite, il est important de démarrer le traitement pharmacologique et de le titrer jusqu'aux doses les plus élevées, tolérées. Une thérapie médicale bien optimisée a un effet bénéfique prouvé sur la mortalité des patients atteints d'IC. En tant que médecin généraliste, vous pouvez jouer un rôle important à cet égard.
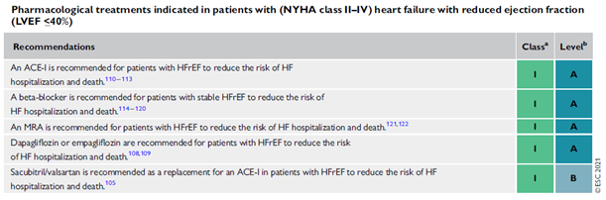
Le traitement de base de l'insuffisance cardiaque a considérablement évolué au fil des ans. La plupart des preuves se limitent à l'insuffisance cardiaque avec une fraction d'éjection réduite < 40 % ou une HFrEF. Les directives ESC 2021 recommandent d'embarquer les quatre médicaments de base dès que possible. Ceux-ci incluent : 1. l'inhibition de l'IEC ou le saccubutril/valsartan ; 2. bêta-bloquants ; 3. bloqueurs des récepteurs minéralocorticoïdes 4. inhibiteurs du SGLT2 (Figure 1)
Des efforts sont également faits pour obtenir une décongestion adéquate avec des diurétiques de l'anse.
Attention: L'hypotension symptomatique et l'insuffisance rénale aiguë avec hyperkaliémie doivent être évitées. Une surveillance étroite de la pression artérielle et de la fonction rénale dans la phase de démarrage est donc d'une grande importance. Cependant, il faut être conscient du risque d'hémolyse de l'échantillon et de taux de potassium faussement élevés si l'échantillon n'est pas analysé immédiatement.
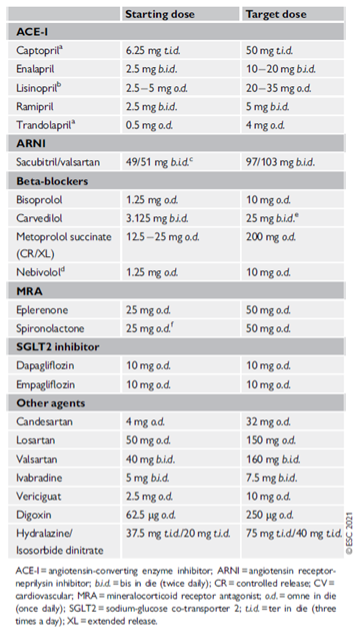
Généralement, le patient a déjà un diurétique à bord pour réduire la rétention de sel/d’eau. Les diurétiques de l'anse fonctionnent mieux que les thiazides dans l'insuffisance cardiaque. La dose doit toujours être adaptée aux besoins du patient. Il est généralement démarré avec une faible dose (par exemple burinex 1 mg). Le furosémide a une biodisponibilité plus faible et est peu utilisé dans l'HFrEF. Le torasémide (10-20 mg) peut également être utilisé pour une diurèse moins importante. En cas d'insuffisance rénale, la dose nécessaire pour obtenir une natriurèse est généralement plus élevée (par exemple burinex 2,5 mg).
En cas d'hypertension, une dose plus élevée peut être démarrée. Cette dose peut être doublée chaque semaine si la tension artérielle le permet. Une légère augmentation de la créatinine est tolérée et est généralement temporaire (max 25%). Les recommendations actuelles conseillent privilégier le saccubutril/valsartan (EntrestoR) chez les patients qui peuvent le tolérer. Il ne peut être prescrit que par le cardiologue. Vous devez donc référer le patient pour cela.
Les bêta-bloquants sont généralement démarrés à faible dose. La dose peut être augmentée toutes les deux semaines jusqu'à la dose maximale tolérée. Nous entendons par là que le patient ne présente pas de symptômes d'hypotension et pas de bradycardie < 50/min.
En l'absence d'insuffisance rénale sévère (GFR > 30 ml/kg/min) ou d'hyperkaliémie (K+ < 5 meq/L), il est recommandé d'associer la spironolactone ou l’eplerenone à une faible dose (généralement 25 mg). Ensuite, un nouveau contrôle de la fonction rénale et du potassium doit être effectué.
Un inhibiteur de la SGLT2 peut être démarré immédiatement au moment ou le patient est encore quelque peu congestif. Ce traitement ne nécessite pas de titrage. L'empagliflozine (JardianceR) et la dapagliflozine (ForxigaR) sont toutes deux prescrites à raison de 10 mg une fois par jour. Les critères de remboursement ne sont pas encore disponibles.
En cas d'échec ou si le patient reste symptomatique, il est préférable de référer le patient à un spécialiste. Cela déterminera si un traitement de resynchronisation (pour un bloc de branche gauche ou droit), des vasodilatateurs, de l'ivabradine ou un traitement plus avancé est nécessaire.
Les médecins généralistes sont souvent réticents à ajuster le traitement de l'insuffisance cardiaque car ils ne le connaissent pas suffisamment. Cependant, de cette manière, un patient peut recevoir un traitement médical optimal dans les 6 semaines, ce qui ne lui sera bénéfique. De plus, une consultation avec le cardiologue traitant ou l'infirmière en insuffisance cardiaque est toujours possible. Des stages de formation pratique sont organisés dans différents centres pour se familiariser avec le traitement de l'insuffisance cardiaque.

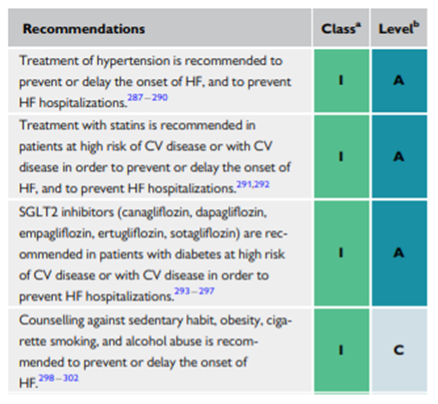
Voici les principales recommandations pour la prévention de l'insuffisance cardiaque :