De huisarts speelt een belangrijke rol in de behandeling van patiënten met hartfalen. Gezien de complexiteit van de ziekte is samenwerking tussen specialisten, zorgkundigen, en huisartsen cruciaal.
Het grootste probleem bij chronisch hartfalen (CHF) zijn de ziekenhuisopnames welke tot 80 % van de kosten rond hartfalen vertegenwoordigt. Ziekenhuisopnames hebben ook een belangrijke weerslag op het welzijn van de patiënt en verslechteren de prognose. Het belangrijkste doel van de behandeling is dan ook de reductie van de (her)opnames in het ziekenhuis.
Afhankelijk van het type hartfalen en de LV functie is de diagnostiek en behandeling variërend. Zeker bij patiënten met een verminderde linker ventrikel (LV) functie < 40 % en waarschijnlijk ook HF met LV functie tussen 40 en 50 % is het volgen van de farmacologische behandeling cruciaal voor een goede controle van de ziektesymptomen en om de morbiditeit en de mortaliteit te verlagen. Bij patiënten met bewaarde LV functie > 50 % is aanpak van de comorbiditeiten cruciaal.
Niet alle patiënten met dyspneeklachten dienen doorverwezen te worden naar een cardioloog. Als huisarts beschikt u over een gevoelige test die de diagnose van hartfalen met vrij grote zekerheid kan uitsluiten, namelijk het NT-proBNP. De patiënt moet deze bepaling zelf betalen maar je spaart er wel een paar nutteloze onderzoeken mee uit.
Bij klachten van inspanningsdyspnee, orthopnee of inspanningsintollerantie:
– Voorgeschiedenis van arteriële hypertensie, diabetes, coronair lijden, radio-of chemotherapie, nierinsufficiëntie, gebruik van diuretica
– Klinische tekens van congestie zoals longstase, perifeer oedeem, opgezette jugulairen, S3 gallop, hartgeruis
– Abnormaal electrocardiogram
Indien hartfalen sterk waarschijnlijk is, is een echocardiogram aangewezen. Een normaal NT-proBNP (< 125 pg/L) sluit de diagnose van hatrtfalen zo goed als uit.
Een echocardiografie is aangewezen om de diagnose van hartfalen te bevestigen. Het onderzoek is bovendien nodig om de linker ventrikel ejectiefractie (LVEF) te bepalen, want deze bepaalt uiteindelijk mee de behandeling. Tenslotte kan de oorzaak van het hartfalen vaak achterhaald worden. De cardioloog beslist dan of er andere bijkomende onderzoeken nodig zijn. Een uitgebreide bloedafname is zowiezo aangewezen om bepaalde triggers te identificeren zoals bloedarmoede, schildklierlijden, infectie etc
Eénmaal de onderliggende oorzaak van het hartfalen en de LVEF achterhaald zijn zal een behandeling opgestart kunnen worden.
Hygiënodiëtische maatregelen en levensstijlaanpassingen zijn primordiaal. Een adequate therapietrouw is hierbij de eerste stap. Hoe beter het ziekte-inzicht van de patiënt en zijn omgeving, hoe gemakkelijker de zelfzorg en/of mantelozorg. Dit kan bekomen worden door voldoende uitleg te geven over de ziekte, de alarmsymptomen en de rol van medicatie. Hiertoe vindt u patiëntenfolders die u kan afdrukken en meegeven aan de patiënt. De patiënt kan ook zelf op de web-site informatie terugvinden en folders downloaden.
Cardiale revalidatie is een ander belangrijk luik in de behandeling van hartfalen en reduceert het risico op hospitalisatie en mortaliteit zeker in combinatie met een multidisciplinaire aanpak.
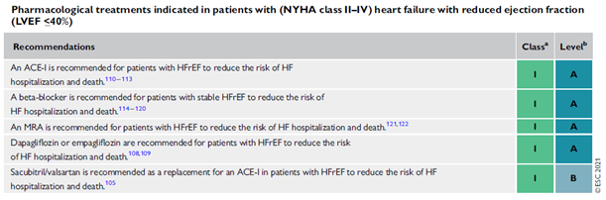
Vervolgens is het belangrijke om de farmacologische behandeling op te starten en op te titreren naar de hoogst getolereerde doseringen. Een goed geoptimaliseerde medische therapie heeft een bewezen gunstig effect op de mortaliteit van patiënten met CHF. U als huisarts kan hierbij een belangrijke rol spelen.
Symptomatische hypotensie en akute nierinsufficiëntie met hyperkaliëmie dienen vermeden te worden. Een nabije opvolging van de bloeddruk en de nierfunctie in de opstartfase is dus van groot belang. Men dient wel bedacht te zijn op het risico op hemolyse van het staal en op vals hoge kaliëmie indien het staal niet onmiddellijk geanalyseerd wordt.
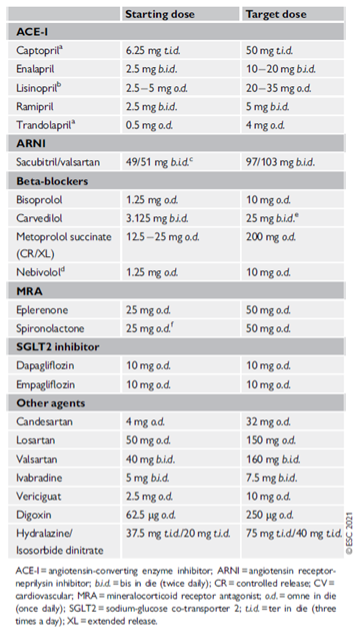
Meestal heeft de patiënt al een diureticum aan boord om de vochtophoping te verminderen. Lisdiuretica werken beter dan thiaziden bij hartfalen. De dosis dient steeds aangepast te worden aan de noden van de patiënt. Doorgaans wordt gestart met een lage dosis (bijv burinex 1 mg). Furosemide heef een lagere biodisponibiliteit en wordt bij HFrEF weinig gebruikt. Voor minder sterke diurese kan ook torasemide (10-20 mg) gebruikt worden. Bij nierinsufficiëntie is de dosis nodig om een natriurese te bekomen doorgaans hoger (bijv 2.5 mg).
Bij hypertensie kan met een hogere dosis gestart worden. Deze dosis kan elke week verdubbeld worden als de bloeddruk het toelaat. Een lichte toename van het creatinine wordt getolereerd en is meestal tijdelijk (max 25%). De huidige richtlijnen adviseren om bij patiënten die het kunnen verdragen de voorkeur te geven aan saccubutril/valsartan (EntrestoR). Dit kan enkel door de cardioloog voorgeschreven worden. U dient de patiënt hiervoor dus door te verwijzen.
Betablokkers worden doorgaans aan lage dosis opgestart. De dosis kan om de week verhoogd worden tot de hoogst getolereerde dosis. Hieronder verstaan we dat de patiënt geen symptomen heeft van hypotensie en geen bradycardie < 50/min vertoont.
In afwezigheid van ernstig nierfalen (GFR > 30ml/kg/min) of hyperkaliëmie (K< 5 meq/L) wordt aangeraden spironolactone aan lage dosis (meestal 25 mg) te associëren. Nadien dient opnieuw een controle van de nierfunctie en de kaliëmie te gebeuren.
SGLT2i kunnen onmiddellijk opgestart worden als de patiënt nog wat congestief is. Deze behandeling vergt geen optitratie. Zowel empagliflozine (JardianceR) als dapagliflozine (ForxigaR) worden aan 10 mg 1 maal daags voorgeschreven. Terugbetalingscriteria zijn nu nog niet beschikbaar.
Indien dit niet lukt of patiënt blijft symptomatisch verwijst u de patiënt best naar de specialist. Deze zal nagaan of resynchronisatietherapie (bij breed bundeltakblok), vasodilatoren, ivabradine of meer geavanceerde therapie noodzakelijk is.
Huisartsen zijn vaak terughoudend om de behandeling van hartfalen aan te passen omdat ze hier niet voldoende vertrouwd mee zijn. Nochtans kan een patiënt op deze manier op 6 weken tijd een optimale medische therapie krijgen wat hem alleen maar ten goede zal komen. Bovendien is overleg met de behandelende cardioloog of de hartfalenverpleegkundige steeds mogelijk. Praktische opleidingen worden in verschillende centra georganiseerd om meer vertrouwd te raken met de behandeling van hartfalen.

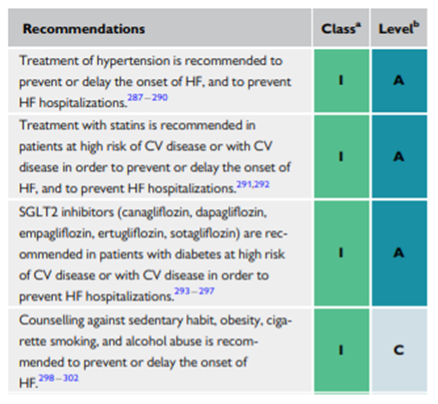
Hieronder vindt u de belangrijkste aanbevelingen rond preventie van hartfalen :